Travmatik Retina Dekolmanı olgusuna yaklaşım; Prof. Dr. Peykan TÜRKÇÜOĞLU’nun Uzman Görüşü
Okuma:2564
Travmatik Retina Dekolmanı olgusuna yaklaşım; Prof. Dr. Peykan TÜRKÇÜOĞLU’nun Uzman Görüşü
RC: Değerli Hocam bu önerimizi kabul ettiğiniz için öncelikle teşekkür ediyoruz. Kısaca kendinizden ve kliniğinizden bahseder misiniz?
PT: Hacettepe Tıp Fakültesinden 1999 yılında mezun oldum. Aynı yıl TUS sınavında Türkiye birincisi olarak Hacettepe Üniversitesi Göz Hastalıkları Anabilim Dalında ihtisasıma başladım ve 2003 yılında ihtisasımı tamamladım. Daha sonra 2004-2007 yılları arasında Fırat Üniversitesi Tıp Fakültesinde Yrd. Doç., 2007-2009 yılları arası İnönü Üniversitesinde Doçent doktor unvanı ile çalışmalarımı yürüttüm. 2009-2010 yılları arasında Johns Hopkins Üniversitesi, Wilmer Eye Institute, Dr. Quan Don Nguyen, Dr. Peter Campochiaro ile birlikte medikal retina, vitreoretinal cerrahi, üveitler konusunda bir yıl süre ile çalışmalarda bulundum. 2015 yılında Biruni Üniversitesine Profesör ünvanı ile atandım.
Şu an halen, 2010 yılında kurucu ortak olduğum Gaziantep ilindeki Göznuru Göz Hastanesi ve İstanbul ilinde göz bölümü işletmesini yürüttüğüm Medicana Çamlıca Göz Merkezinde çalışmaktayım.
Gaziantep ilinde bulunan Göznuru Göz Hastanemiz, bölgede kurulmuş ilk göz hastanesidir. Gaziantep ve İstanbul’da bulunan klinikliklerimizdeki ekip ve alt yapımız ile en üst düzeyde göz hastalıkları teşhis ve tedavisi yapılabilmektedir. Cerrahi tedaviler arasında travma dahil ağır vitreoretinal cerrahiler, kornea naklileri, kombine keratoplasti+vitreoretinal cerrahilerde bulunmaktadır.
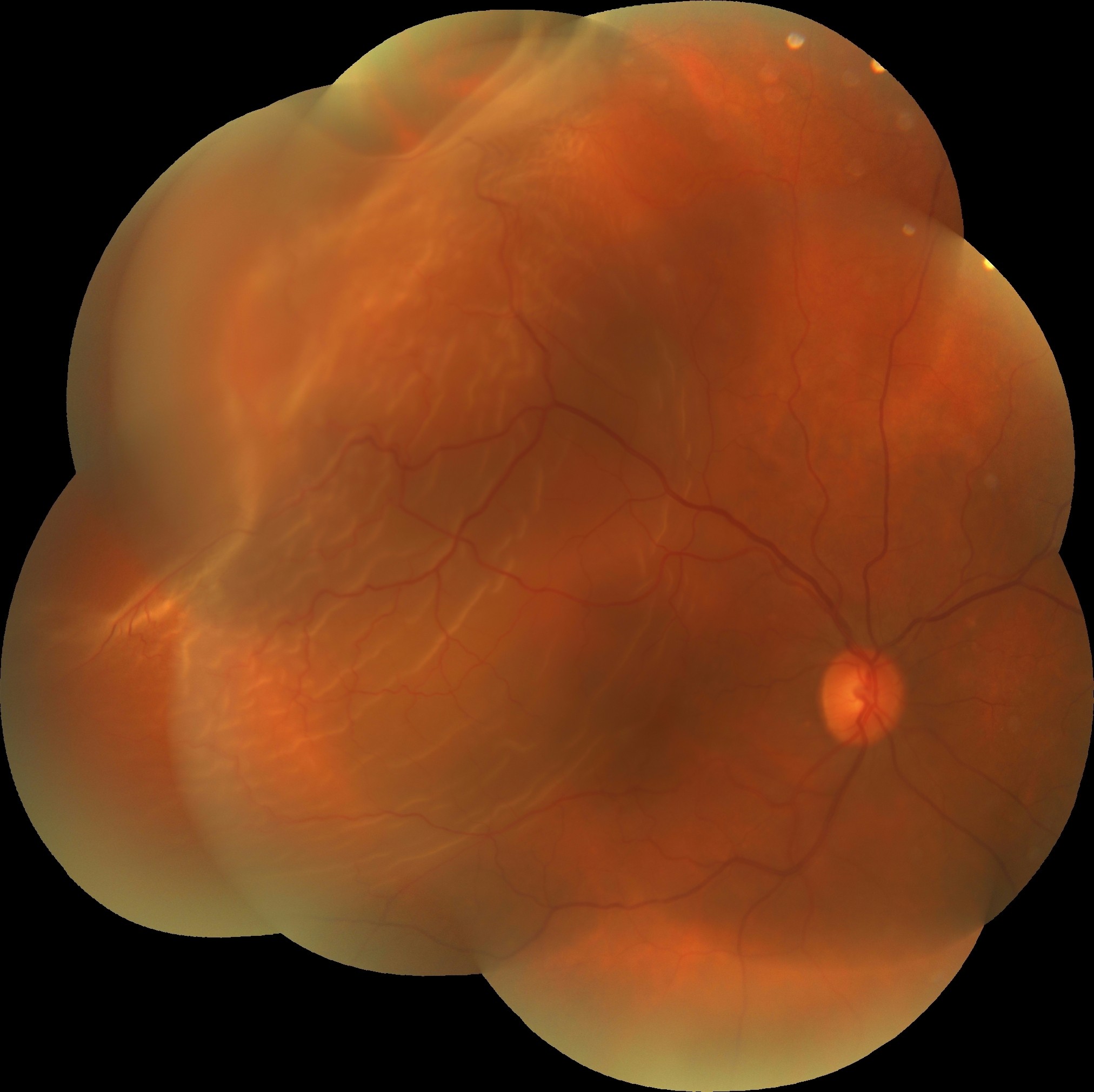
RC: Hocam izninizle olgu üzerinden konuşmaya geçelim. 45 yaşındaki erkek hastanın sağ gözüne 1 ay önce top çarpması olduğu ve 1 haftadır görme azlığı şikâyeti olup görme keskinliği el hareketleri seviyesindedir. Sol göz görme keskinliği 20/20 düzeyindedir. Göz içi basınçları normal sınırlardadır. Biyomikroskobik muayene bulguları doğaldır. Fundus muayenesinde sağ göz retina dekole iken sol göz doğaldır. Sistemik sorguda özellik bulunmamaktadır. Özgeçmiş ve soygeçmiş sorgulamada oküler hastalık öyküsü yoktur. Bu bilgiler eşliğinde size başvuran hastaya yaklaşımınız ve önerileriniz ne olur?
PT: Göz travması almış bir hasta değerlendirilirken, hasta ilk önce genel travma hastası olarak değerlendirilmelidir. Yani ilk önce bilinç durumu aldığı travmanın göz dışı bir başka yere de hasar vermiş olabileceği akılda tutulmalıdır. Bu ön değerlendirmeden sonra eğer travma almış hastamızı sadece göz travma hastası olarak değerlendirmeye devam edebiliyorsak hasta bizimdir demektir. Yukarıda verdiğiniz hastada sizlerin verdiği bilgiler ışığında değerlendirmeye aldığımızda hastanın travmayı sadece gözüne almış olduğunu anlıyoruz ve bu travmanın sadece hastanın retinasında yırtığa sebep olduğunu görüyoruz. Bu hastanın verilen fundus fotoğrafı incelendiğimde, hastanın dekolmanın ancak cerrahi ile tashih edileceğini düşünüyorum.
RC: Travmatik Retina Dekolmanı olgularında en sık rastladığınız etyoloji(ler) nelerdir?
PT: Gaziantep bölge olarak, Suriye savaşı sırasında yaralanan gazilerimizin ve de Suriyeli vatandaşların ilk başvuru yaptığı bölgeydi. 2010-2015 yılları arasında haftanın tüm günleri, 2015 yılından itibaren de haftanın 3 günü bu bölgede çalışan bir hekim olarak bolca travma vakası gördüm. Bana başvuran travmatik retina dekolmanlarının en önemli sebebi şarapnel yaralanmaları idi. Bu yaralanmalardaki ilk sıra konvansiyonel silahlardan ötürü direkt olan yaralanmalardı ancak bina çökmeleri, cam patlamaları gibi indirekt yaralanmalara bağlı travmatik retina dekolmanlarını da opere ettik. En üzücü nokta hastalar içinde 18 yaş altı çocuk hastalarında azımsanmayacak sayıda olması idi.
RC: Travmatik Retina Dekolmanı olgularında pnömotikretinopeksiye konvansiyonel dekolman cerrahisi uygulama için neler söylersiniz?
PT: Ortam opasitesi olmayan fundusun rahat izlenebildigi vakalarda ki bunlar travma sonrası geç dönem dekolman ile başvuran hastalardır, pnömotikretinopeksi ve/veya konvansiyonel dekolman cerrahisi uygulanabilinir. Bu hastaları aslında travmatik retina dekolmanı olarak kabul etmek yerine, bu hastaları klasik retina dekolmanı olarak değerlendirmeli ve ona göre planlama yapmalıyız. Bizim kliniğe başvuran hastalar genellikle açık veya kapalı glob yaralanması olan ve primer reperasyon yapılmış hastalardı. Bu sebeple bu hastaların sağlatımında PPV kullandığımız yöntem olmuştur.
RC: Rutin prosedürünüzde hangi Gauge vitrektomiyi ve hangi cihazı tercih ediyorsunuz? Neden?
PT: Rutinde 2014 yılından beri 25 G vitrektomiyi tercih ediyorum. 2017 yılından beri ise seçilmiş vakalarda 27 G kullanıyorum. Son yıllardaki 25/27 G oranım 50/50. Cihaz olarak kullandığım cihaz Alcon Consellation. Bunun en önemli sebebi, vitrektomi prob tasarımı özellikle uç tasarımı. Katarakt cerrahisinde elcik tasarımından ziyade aletin tubing ve software donanımı çok önemlidir. Bunun sebebi katarakt cerrahisinde ön kamera derinliğinin cerrahi boyunca stabil olma gerekliliğidir, diğer bir anlatımla “surge” istenmeyişidir. Vitreketomi cerrahisinde “surge” önemli değildir. En önemli şey retina dokusuna çok daha yakın ve güvenli çalışabilmenizdir. Bu da vitrektomi prob tasarımından geçer ki, Alcon firmasının vitrektomi problarındaki beveled, yani eğik uçlu tasarımı ve port açıklığını uça çok daha yakın konumlandırıması bunu bize sağlamıştır. Ayrıca Alcon Consellationda bulunan dual pnomotik sistem ve ulaşılan 10.000 kesi hızı vitrektomi probundaki port açıklığının çok daha profesyonel şekilde kontrol edilmesine olanak vermektedir.
RC: Ameliyatta planladığınız vitrektomi işlemiyle aynı anda lens alımını ne zaman uyguluyorsunuz? Kombine cerrrahi için kriterleriniz nedir?
PT: 55 yaş üstü her hastada eğer trifokal mercek tercih etmeyecek ise katarakt derecesine dikkat etmeden katarakt cerrahisi uyguluyorum. Hasta 45-55 yaş aralığında ise hasta ile konuyu tartışıp lens korunması eğer cerrahiyi çok zorlaştırmayacak ise lense dokunmadan cerrahiyi tamamlıyorum. 45 yaş altı hastalarda ise lense dokunmadan cerrahiyi tamamlaya bilmek için elimden geleni yapıyorum. Ama şu cümleyi unutmadan “hakkı verilmemiş bir retina cerrahisi, ikincil ameliyatlara açıktır ve ikincil ameliyatlar sonucu alınacak görsel ve anatomik başarı hiçbir zaman ilk ve tek cerrahi ile karşılaştırılamaz”. Bu sebeple ilk retina cerrahisinde o ameliyatın hakkını vermek için lens alınması gerekiyor ise alınmalıdır, yaşa bakılmadan.
RC: Vitrektomide uygulama sıralamanız nedir? Rutinde triamsinolon kullanıyor musunuz?
PT: Aslında bu soru vaka bazlı daha doğru cevaplana bilir. Ancak temel olarak, vitrektomide sıralamam, trokar girişi, core vitrektomi, triamsinolon verilmesi, arka hyaloid ayrılması, Vitreus bazı temizliği (vakaya göre tam veya parsiyel) ve daha sonrası retina yüzey cerrahisidir. Tüm vakalarımda rutin triamsinolon kullanırım ve tavsiyem o yöndedir. “Tecrübeli cerrah oldum” düşüncesi ile triamsinolon kullanmamak bence yanlış. Sizlere göndermiş olduğum diabetik membranlı bir vaka videosunda arka hyaloid kalıntısının nasıl gözden kaçırıldığını ve ancak vaka sonuna doğru fark edildiği gösterdim. Bu kalıntı fark edilmeseydi vaka bizlere ya PVR ya da ERM ile geri dönüş yapacaktı. Yani aslında triamsinolon vakanın her aşamasında bizlere vitreous ve retina cerrahisi sırasındaki ipuçlarını görmemize yardımcı oluyor. Böyle ucuz, güvenli, kolay bulunan bir yardımcımız varken neden kullanmayalım. Bu durumu sizlere şu cümle ile özetleyeyim “Yol boş ise neden uzun far varken kısa far ile gidelim”.
RC: Travma almış vakalara vede travmatik Retina Dekolmanı olgularında vitrektomi uygulamaya başlarken dikkat edilmesi gereken önemli noktalar nelerdir?
PT: Aslında travmatik olgulara girerken en önemli husus bu vakalarda arka segment görüntülemesi yapılamadan vakaya trokar yerleştirecek olmamızdır. Bu vakalarda trokar yerleşimi sonrası da trokar uç kontrolü yapamamızdır. Bu sebeple bu vakalarda ultrasondan elde edeceğimiz bilgiler önemlidir. Eğer USG de koroid dekolmanı var ise trokar yerleşimi bu bölgeden uzak seçilmelidir. İnfüzyon açılması sonrası eğer sıvı gelişi rahat değil ise infüzyon ön kamera yolu kullanılarak sağlanmalıdır. Eğer vakada skleral trokar yerleşiminden huzursuz isek vakaya infuzyon ÖK yerleşimi ile başlanmalı ve daha sonra arka segment izlendikten sonra trokar skleral pozisyona alınmalıdır. Vakada infüzyon suprakoroidal alanda kalmış ve suprakoroidal alana sıvı infüzyonu gerçekleşmiş olsak dahi vaka ertelenmemeli ve infüzyon ÖK’ya alınarak vakaya devam edilmelidir. Oluşacak göz içi basınçı, suprakoroidal sıvının koroidal yoldan hızlıca uzaklaşmasını sağlayacaktır.
RC: Rutin cerrahinizde ILM/Membran boyası kullanıyor musunuz ve ILM peeling uyguluyor musunuz?
PT: Rutin cerrahimin bir parçası değil. Eğer membran var ise bunları daha iyi görmek ve/veya ILM soymayı planlıyor isem bu boyaları kullanıyorum. ILM yi mümkün olduğunca korumaya çalışıyorum. Bildiğiniz üzere ILM müller hücrelerinin bazal membranı, yani İLM soyduğumuz alanlarda Müller hücre kayıpları yaratıyoruz. 4-5 yıl öncesine kadar ILM çok sık soyardım, sonrasında şöyle bir tespitim oldu, sizler katılırmısınız bilemem, ILM soyduğum vakalarda OKT görüntülerinin çok güzel olduğunu, ancak hastaların OKT leri ile uyumsuz olarak az gördüklerini fark ettim. ILM soymadığım hastalarda ise durum farklı idi OKT görüntüleri bozuk olmasına rağmen daha iyi görüyorlardı. Bu saptamadan sonra 4-5 yıldır zorunlu kalmadıkça ILM soymadan cerrahiyi bitirmeye çalışıyorum. ILM soymamı gerektiren durumlar ise makular hol cerrahisinde inverted fleb veya free fleb tekniği, ERM soyulması sonrası yamalı tarzda parçalanmış ILM izlenmesi durumlarıdır.
RC: Vitrektomide intraoperatif lazer uygulama prosedür ve parametreleriniz nelerdir?
PT :Hep bu soru sorulur ama aslında vitrektomide intraoperatif lazer uygulamada püf nokta parametreler değil probun retinaya uzaklığıdır. Şöyleki siz hastaya biomikroskopta argon lazer uygularken lazer ışık kaynağı ile retina arası mesafe standarttır, siz bu mesafe üzerinde değişim yapamazsınız. Ancak vitrektomide endolazer sırasında probu retinaya uzaklaştırıp yakınlaştırabilirsiniz. Uzaklaştırmak spot büyüklüğünü artırıken, retina üzerindeki yakıcı etkiyi azaltır. Yani isteğiniz endolazer aletini istediğiniz parametreye ayarlayabilirisiniz ama elinizdeki en büyük ayar endolazerin retinaya mesafe ayarıdır. Çok yakın çalışmayın retinayı delersiniz, eğer hasta yüksek miyop retinası ince ise bu ihtimal çok daha yüksektir. Söz gelmişken tekrar kullanılan endolazer problarından birazda bahsetmek istiyorum. Bu probların içlerindeki fiberlerin bir kısmı kırılmış oluyor ve içlerinde sağlam kalan parsiyel fiber kablolar ile aynı enerjiyi taşımak zorunda kalıyorlar. İşte buda lazer enerjisinin prob uçundan homojen çıkmamasına neden oluyor ve enerjinin retinayı delme ihtimalini artırıyor. Birde önemli nokta dekolman cerrahisi sırasında primer yırtık dışındaki alanlara yapacağınız endolazer spotlarının birbiri ile komşu olmamasında dikkat etmek ve biraz olsun dağınık lazer yapmaktır. Spotların çok yakın olması durumunda yapılacak endolazerde retinayı kesebilir, bunu siz iyileşme sırasında fark edesiniz ama artık retina çoktan tekrar dekoledir.
RC: Cerrahi bitiminde tamponad seçim, uygulama ve tercih kriterleriniz nelerdir?
PT: Sorunuz cerrahi bitimindeki tamponad seçimi olduğu için intra-opertatif kullandığımız tamponadlardan bahsetmeyeceğim. Cerrahiyi mümkün olduğunca tamponadsız bitirmeye çalışıyorum. Ancak kullanmak zorunda kalırsam kullanış tercih akış şemam hava, C3F8, SF6, 1000cs Silikon, 5000cs Silikon sırası ile oluyor. Ağır silikon ilk çıkış dönemlerinde kısa süreli, 30-40 vakada kullandım ancak erken emülsifiye olması, alınmasının güç olması, alt yarı yırtklaında ağır silikonun, genleşen gaz konsantrasyonlarına karşı bir avantajını görememem sonrası kullanmayı bıraktım. Bu neden ile ağır silikon ile fazla yorum yapabilecek tecrübeye sahip değilim. Bazı vakalarda da perflorokarbonları vaka sonu göz içinde kısa süreli bıraka biliyoruz ama bu konuya isterseniz girmeyelim, kafa karışıklığına sebep olabilir.
Asıl konumuz olan hava, C3F8, SF6, 1000cs Silikon, 5000cs için vaka bazlı konuşursam eğer, epiretinal membran vakalarında tamponad kullanmıyorum, standart hol cerrahisinde SF6 verip yüz üstü sadece ilk gün yatırıyorum, eğer hol cerrahinde inverted temporal fleb yöntemi uyguladı isem hava “inanın bu cerrahide makula bölgesine 2 gün süren tamponad yetiyor, lütfen deneyin”, diabetik vakalarda membran soymuş isem ve retinada çok küçük bir delik dahi oluşturdu isem mutlaka 1000 cs silikon kullanıyorum “bu vakalar şaşırtıcı şekilde delik büyüklüğünden bağımsız hızlıca PVR gitme eğiliminde oluyor”, travma vakalarında ise eğer silikonu 6 ay veya daha fazla göz içinde tutma düşüncem var ise 5000 cs silikon kullanıyorum ve bu vakalarda silikon alımı için gözün hazır olduğunu düşünsem dahi bu süreden sonra ekstra 4-6 ay daha silikonu göz içinde tutuyorum. Bunun nedeni travma vakalarının, silikon alımı sonrası size sürpriz yapma ihtimalinin çok çok yüksek. Dekolman vakalarındaki klasik öğreti saat 3-9 altında delik yırtık var ise silikon kullandır ama bu tam olarak doğru değil. Benim burdaki kriterim retina dekolmanının süresi, hastanın anlattığı süre değil “alt yarı dekolmanlarında hastanın görme kaybı yaşaması yani makula dekolmanı geç oluyor”, retinadaki bulgular, eğer retinada kısalma, fibrosiz bulguları yok ise bu hastalardaki RPE-Retina yapışkanlığı hala korunmuş oluyor. Bu hastalarda st 6 kadranında delik, yırtık olsa dahi C3F8 kullanmak yeterli oluyor. Birde size bir ipucu gazların genleşmez konsantrasyonları hepimiz tarafından bilinir SF6 için %18-20, C3F8 için ise %12-14’tür. Ancak her zaman bu konsantrasyonda kullanmak zorunda değilsiniz eğer gazın alt kadrana daha uzun süre bası yapmasını istiyorsanız bu konsantrasyonları SF6 için %25-30 a, C3F8 için %18-20 ya kadar artırabilirsiniz. Ama bu kullanımdaki en önemli sorun kullandığınız, tüpten aldığınız gazın saflığı. Eğer kullandığınız tüpteki gaz saf değilse (tanıdığınız marka dışı marka kullanıyorsanız) sürpriz sonuçlar ile karşılaşa bilirisiniz, bu durumda dikkatli olun özellikle cerrahiyi gerçekleştirdiğiniz gece. Önemli bir hususta, st 5-7 arası ekvatorun ön kısmına silikon hiçbir zaman basamaz. Siz gözü tam olarak silikon ile doldurduğunuz düşünseniz dahi. Silikonhidrofobik özellikleri ve yüzey gerilimi nedeni ile sıvı içinde damla halinde pozisyon alır. Bu da silikonun alt kadrana basma özelliğini yok eder. Hava ve gazda durum böyle değilidir. Hava ve gaz ile göz tamamen doldurulduğunda alt kadrana bası uygular, st 6 kadranına dahi. Ayrıca silikon kompartmantalizasyon yapar yani gözü silikonun olduğu ve olmadığı iki kopartmana ayırır. İnflamatuar hücreler ve mediatörler silikonun olmadığı yani alt kadranda toplanır ve sıvı miktarı az olduğu için bu bölgede yoğun konsantrasyona ulaşır. Biz aslında silikon altı PVR ların silikonun bu bölgeye basmama nedeni ile burdan başladığını düşünürüz aslında tablo böyle değildir. Asıl sebep kompartmantalizasyondur. Gazda böyle olmaz, gaz alt kadrana basar, emilmeye genelde 7. günden sonra başlar ve bu dönem inflamatuar süreçin azalmaya başladığı dönemdir. Emilme devam ettikçe alt kadrandaki sıvı miktarı artar ve inflamatuar hücreler ve mediatörlerin hızlıca konsantrasyonu azalır, PVR başlatacak düzeye ulaşamaz.
RC: Cerrahi bitiminde silikon tamponadı uygulamada, dekalin-hava-silikon değişimi yapmaya mı yoksa direkt dekalin-silikon değişimi yapmayı mı tercih edersiniz? Tercih kriterleriniz nelerdir?
PT: Genelde dekalin-silikon değişimi tercih ediyorum. Bunun sebebi retina dekolmanı sonrası retinal slipaj (retinal slippage), retinal katlantı (fold) ihtimali dekalin-hava-silikon değişiminde daha fazla. Bunun nedeni retina hidrofiliktir, dekalin-hava değişimi sırasında yırtık olan retina kenarı hidrofilik olmasından dolayı tepesi kubbe şeklinde duran dekalin damlacığının yüzeyine yapışır ve subretinal alan buradaki bu mekanizma ile kapı gibi aralanır. Dekalinin ve havanın arasında sıkışmış, simit şeklinde duran BSS için bu durum retina altına geçiş yolu oluşturur. Daha sonra bu vaka bizim karşımıza retinal katlantı ile gelir. Bu durum dekalin-silikon değişimi sırasında daha az izlenir, sebebi silikon-dekalin arası yüzey güçlerinin bu iki sıvının bir biri ile temas etmesini sağlaması ve BSS’in silikon damlacığının üstünde pozisyon almasına sebep olmasıdır. Biz bu sıvı dinamik durumunu silikon verilmesi sırasında tam kurutma sağladığımız hastalarda dahi sklerotomi çıkışları sırasında sklerotomi girişlerinden BSS gelmesi ile anlayabiliyoruz. Dekalin-silikon değişimi, bu sebeple retinal yırtık kenarını dekalin baskısından kurtulmadan silikon baskısına maruz bırakmakta ve bu yüzeyin BSS ile temas etmesine engel olmaktadır. Ayrıca dekalin-silikon değişiminin bir avantajı da, değişim sırasında havanın fizyolojik özelliklerinden dolayı ve de dekalin buharının AKIOL arkasında sislenme yaratması gibi görüntü kalitesini bozacak sorunlar oluşturmamasıdır.
RC: Cerrahi sonrası hastaya pozisyon verme için uygulamanız var mıdır? Varsa nedir?
PT: Yine bunu vaka bazlı cevaplamak gerekli diye düşünüyorum. Makular delik klasik cerrahi için eğer hasta pseudofakik ise yüz üstü yatırmıyorum. Eğer cerrahi sırasında katarakt cerrahisi gerçekleştirmiş isem gazın IOL’e basıp, pozisyonunu bozma ihtimaline (IOL captur) karşı 1-2 gün yüz üstü yatırıyorum. Ayrıca bu hastalarda cerrahi sonrası ön kameraya karbakol (MIOSTAT®) verilerek miyozis sağlamak IOL pozisyonu korunmasında bize yardımcı olur. Makular delik cerrahisini eğer temporal inverted fleb yöntemi ile gerçekleştirdi isem bir gün yüz üstü pozisyon yeterli oluyor. Retina dekolmanında ise, cerrahiyi gaz veya silikon verilerek sonlandırmış isem bu hastalarda ilk gece ihtiyaçlarını giderme dışında yüz üstü, yoruldukça yırtık pozisyonuna göre sağ veya sol yanak, dik pozisyonu korumalarını istiyorum. 1. gün yırtık pozisyonuna göre vakti kaydırıp, yoruldukça yüz üstü yatırıyorum ve vakitlerinin %90’ını bu pozisyonlarda geçirmesini istiyorum. 2. Gün %70, 3. Gün %50, 3. Günden sonraki günlerde ise sırt üstü pozisyonu yasaklıyor diğer her türlü pozisyonu serbest bırakıyorum. Ancak bu sözlerim göz içi basınçları normal giden hastalar için geçerli, eğer göz içi basıncı yüksek gidiyor ise bu hastalarda yüz üstü pozisyona devam ediyorum.
RC: Cerrahi sonrası topikal ve/veya sistemik tedavi uygulamanız nedir?
PT: Cerrahi sonrası rutin temiz gitmiş, post operatif 1. Gün inflmasyonu yoğun olmayan bir vakada rutin uygulamam steroid 8x1, antibiyotik 5x1 şeklinde oluyor. Oral tedavi vermiyorum. Antibiyotiği 1. Hafta kesip steroid dozunu hastanın iyileşme durumuna göre ayarlıyorum. Eğer vakada post operatif 1. Gün yoğun inflamasyon görür isem steroid dozunu saat başı, gece steroidli pomadlar vererek devam ediyorum. Oral steroid tedavisini, yoğun inflamasyonu saat başı steroid damlaları ile kontrol edemiyor isem, sistemik kontraendikasyon yoksa başlıyorum. Bu kuralların dışına travma hastalarında çıkıyor, onlara her ne şartta olursa olsun oral steroid tedavi başlıyorum kontraendikasyon yok ise. Oral antibiyotik tedavisi kullanmıyorum.
RC: Cerrahi sonrası ne zaman kontrole çağırıyorsunuz? Kontrolde dikkat ettiğiniz bulgular nedir? Başarı kriterleriniz nelerdir?
PT: Herşeyin yolunda gittiği vakalarda, cerrahi sonrası 1. Gün, 1. Hafta, 3. Hafta mutlaka kontrol muayenelerini yapıyorum. Hastanın iyileşme seyrine göre bu süreleri değiştiriyorum. Başarı kriterim vakaya göre değişiklik gösterse bile, en önemli kriterim anatomik başarı. Bu sözümü akademik bulmaya bilirsiniz ancak hastalar ile yaşadığımız olaylar bana bu cümleyi sarf ettiriyor. Şöyleki retina hastalarının geneli, ameliyat sonrası görme düzeylerinden mutlu olmuyorlar. Hatta bu konu ile ilgili bir anımı sizler ile paylaşmak istiyorum, el hareketi düzey ile başvuran bir retina dekolman hastam silikon alımı post operatif 1. gün, 0.4 görmesi ve OKT de normal foveal kontur ve elipsoid zonu yakalamış olmamıza rağmen “Bu sonuçlar sizi tatmin etmiş olabilir ancak, beni mutlu ve tatmin etmedi” demiştir. Benim cevabım ise “Biz bu ameliyatı sizin görmenizi mükemmele taşımak için yapmadık, bu ameliyatı gözünüzün sağlığını kurtarmak ve daha sonra bu hastalığın gözünüzde bırakacağı sakatlığı en az indirmek için yaptık, kalacak sakatlık miktarını ameliyat öncesi ön görmek pek mümkün değildir, bunları sizin ile ameliyat öncesi konuştuk hatırlayın lüften” dedim ve sözlerime “şu an hala erken nihai sonuçu değerlendirmek için” diyerek sözlerimi bitirdim. Daha sonra hasta takibimden çıktı. Hasta 1.5 ay sonra tekrar geldi ve ellerinde hediyeler ile bana teşekkür etti. O anki muayenede görme 0.6 idi ancak onu tatmin ve mutlu eden şey görmesinin artmış olması değil, daha sonra anlatığı, aldığı farklı görüşlerin ona OKT sinin tamamen normal olduğu ve göze ek müdale yapılmasının gerekmediğiydi. Eğer bu hastada anatomik başarı sağlanamasaydı ve ek müdahle gerekliliği ortaya çıksaydı, hastanın düşünçesi ve tavrı çok farklı olabilirdi. Bu sebep ile ilk önce anatomik başarı ki, elimizden gelen bu, sonra arkasından zaten gelecek olan ancak cerrahi öncesi tahmini bazı hasta grublarında çok zor olan görsel başarı.
RC: Genel bir ifadeyle travma nedeni ile vitrektomi gereken hastalarda rutin pars plana vitrektomi cerrahisinden farklı özellikleri ve cerrahi yaklaşım farklılıkları için neler söylersiniz?
PT: Aslında bu soruyu travma ile başvurmuş hastada vitrektomi cerrahisinde nelere dikkat etmeliyiz olarak değerlendirirsek, konuyu daha geniş ele almış oluruz. Travmatik retina dekolmanlarında genelde arka segmenti rahat görmemizi engel olan, travmanın sebep olduğu eşlik eden patoljiler vardır, korneal sütürasyon, opasite, hifema, katarakt, vitreous hemorijisi gibi. Arka segment ile ilgili bilgi alamadığımız vakalarda infuzyonun sklerotomiden açılması ve bu bölgeye yerleştirilmesi, infuzyonun supra koroidal alanda kalıp suprakoroidal dekolmana sebep olma ihtimali vardır. Bu sebeple arka segmenti göremediğimiz vakalarda infuzyon parasentez açılarak yerleştirilmeli ve daha sonra arka segmentte taşınmalıdır. Bu hastalardaki diğer bir husus ise eşlik eden patolojiler ile mücadeledir. Şöyleki korneal problem çok ciddi ise geçiçi keratoprotez kullanarak keratoplasti+pars plana vitrektomi kombine cerrahi gerçekleştirmek gerekir. Bazı vakalarda siz cerrahiye başlayıp göz içi basıncını artırdığınızda kornea sütürasyondan sızıntı başlar ve bazen bu sızıntı ek sütürlerle bile kontrol altına alınamaz. Bu sızıntı havuz fışkiyesi tarzında olursa ve sizin eibos, biom, resight gibi görüntüleme sistemlerini islatmaya başladı ise cerrahiye devam etmek güçleşir, kornea üzerine yerleştireceğiniz kontakt lens ile bu sorunu cözebilirsiniz. Ayrıca travma hastalarında göz içi basıncı artırmadan cerrahiye devam etmek gereklidir. Bazen yalnışlıkla çok yüksek basınçlara çıkmak ki bu eğer dual bore kanül kullanmıyorsanız dekalin infüzyonu sırasında olur veya ayak pedalına yalnışlıkla dokunarak yüksek basınça ayarlanmış moda geçerek, posterior reperasyon yapılmış bir hastada intraoperatif iatrojenik posterior ruptur yaratabilirsiniz. Bu durumu göz içindeki dekalinin kaybolması ile anlarsınız ayrıca bu hastalarda infuzyon sıvısının orbital bölgeye kaçmasından dolayı cerrahi sonrası yoğun propitosiz oluşur, hatta bu propitozis gözün kapatılmasını engeller ve kantotomi ihtiyacı doğurur. O nedenle bu hastalarda cerrahi sırasında basınç kontrolü her zaman aklımızda olmalıdır. Bir başka konuda bu hastalarda yaralanma sonrası vitrektomi cerrahisinin zamanlanmasıdır. 1-2 hafta uygun süredir, hastanın daha fazla bekletilmesi PVR ihtimalini çok artırır. Bu hasatlarda kan retina bariyeri yıkılmıştır, inflamasyon çok daha kontrolsüz ve hızlıdır buda PVR’ın çok hızlı ilerlemesine neden olur. 3.-4. Haftalarda başvuran hastalarda vitrektomi sırasında retinanın elastikiyeti azalır ve retina üzerinde yapılan manipülasyonlara daha zor cevap verir. Bu sebepten dolayı bu hastalar fazla bekletilmemelidir. Ama primer reperasyonun 1. haftasından önce, ikinci cerrahi planlanmak zorunda kalınır ise basınç kontrolüne çok daha fazla özen gösterilmelidir.
RC: Travma ile bir gözünde cerrahi geçirmiş bir hastanın diğer gözünü değerlendirme ve yaklaşım için neler söylersiniz?
PT: Bir gözde travma ile gelmiş hastada travma almamış diğer gözü tehdit edecek durum sempatik oftalmidir. Aslında sempatik oftalmi sadece travma hastalarında gözlenmez, göz içi cerrahi geçiren her hasta sempatik oftalmi riski altındadır. Sempatik oftalmi/göz içi cerrahi+travma oranı ile ilgili %0.01 - %0.5 arasında görülmektedir. Ancak bu bilgi Makley TA Jr ve ark. 1978 yılında yaptığı ve Arch oftalmolojide yayınlanan, ve Marak GE Jr ve ark. 1979 yılında yaptığı Survey oftalmolojide yayınlanan çalışmalar sonucunda elde edilmiştir. Bu tarihten sonraki her çalışmada bu bilgi referans olarak kullanılmış bu oranı araştıran yeni çalışma yapılmamıştır. Aslında elimiz altında bu oran ile ilgili fikir alabileceğimiz bir veri var Türkiye’deki intraokular cerrahi sayıları. Türkiye’de yılda 400.000-500.000 katarakt toplam 600.000 bin göz içi cerrahi gerçekleşmektedir. Ancak hiç sempatik oftalmi vakası duymuyoruz olsa duyarız. Sonuç olarak oran 1978-79 yılındaki gibi 10.000 de 1 değil daha düşük. Çalışmadaki bu yüksek oranın sebebi o yıllarda mikro cerrahinin mikrocerrahi olmaması. O yıllardaki cerrahilerde kullanılan cerrahi malzeme ve teknikleri şu an inceleme şansımız olsa cerrahilerin çok kaba cerrahiler olduğunu düşünürüz. Sonuç olarak sempatik oftalmi, şu an kullanılan cerrahi malzemeler ve teknikler ile bize pek sorun yaratmıyor gibi gözüküyor. Ancak yine de sempatik oftalmi ile ilgili fikir sahibi olmamız ve hastanın travma almamış gözünü bu riski açısından sıkı takip etmemiz lazım. Ayrıca hastanın travma alan gözünde prognozun ön görülememesi nedeni ile sağlam göz çok detaylı muayene edilmeli ve gerekli olmasa dahi subklinik retina ve optik sinir hastalıklarının tespiti için OKT, NFA, RTA, HRT istenmelidir.
RC: Başka eklemek istediğiniz mesajınız var mıdır?
PT: Sizleri ve çalışmalarınızı yakınan takip ediyor ve her gün büyüyen yapınızdaki emeklerinizi takdir ediyorum. Ayrıca, sizlere bu nazik davetiniz için çok çok teşekkür ediyor, saygılarımı, sevgilerimi sunuyorum.
Not: Katkılarından dolayı Dr. Peykan TÜRKÇÜOĞLU ve Dr. Mehmet ÇITIRIK’a teşekkür ederiz.
Web sitesindeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Türkçüoğlu P, Çıtırık M, Teke MY. Travmatik Retina Dekolmanı olgusuna yaklaşım; Prof. Dr. Peykan TÜRKÇÜOĞLU’nun Uzman Görüşü. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/12/2020).