Diyabetik Maküla Ödeminde Güncel Yaklaşım
Okuma:1389
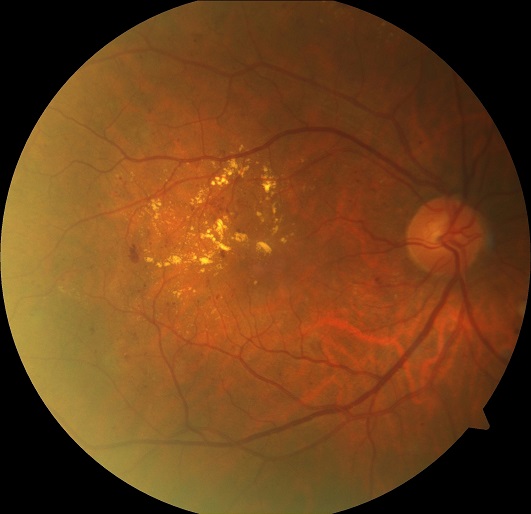
Diyabet oranının tüm dünyada artması ile oftalmologlara diyabetik retinopati için refere edilen hastaların sayısı hızla artmaktadır. Kontrolsüz diyabet, tüm vücutta mikrovasküler hasara sebep olur ve gözde neovaskülarizasyon ve maküla ödemini içeren problemlere yol açar. Artan kapiller geçirgenlik ile oluşan diyabetik maküla ödemi (DMÖ) sıklıkla anlamlı görme kaybına sebep olur. DMÖ’lü hastaların araştırılması ve tedavideki pek çok yaklaşım dikkate alındığında, klinisyenlerin karar vermesinde güncel algoritma kılavuzluğu önemlidir.
Diyabetik Retinopati Erken Tedavi Çalışmasında (ETDRS) klinik anlamlı maküla ödemi (CSME) belli kriterlere göre tarif edilmiştir. Bu çalışmaya göre maküla merkezine 500 mikron mesafede retina kalınlaşması, maküla merkezine 500 mikron mesafede bitişiğindeki retinanın kalınlaşmasıyla birlikte olan sert eksudalar ve maküla merkezinden 1 disk çapı mesafede yer alan 1 disk çapı veya daha büyük retinal kalınlaşma alanı CSME olarak kabul edilmiştir. Önemli bir nokta olarak bu çalışmada CSME tanımlanmasında stereo kontakt lens biyomikroskobisi veya stereo fotografinin kullanıldığının hatırlanması gerekmektedir.
Yüksek rezolüsyonlu optik koherans tomografi (OCT) ve anti-VEGF ajanların ortaya çıkması, diyabetik göz hastalığında, pek çok retina uzmanının yaklaşımında değişiklikler oluşturmuştur. Hastalarda ayrıntılı inceleme yapılırken, OCT DMÖ ‘nün tanımlanmasında en önemli güvenilir yol olmuştur ve klinik incelemede görülemeyen maküla ödemi OCT ile sıklıkla tespit edebilmektedir. Pek çok olguda gereksinim duyulmamasına rağmen, flöresin anjiyografi foveada ve jukstafoveal bölgede aktif kapiller sızıntının tespit edilmesi ve ödemin tipini tanımlanabilmesi ile DMÖ tanımlamasında yardımcı olarak kullanılmaktadır.
Tanı
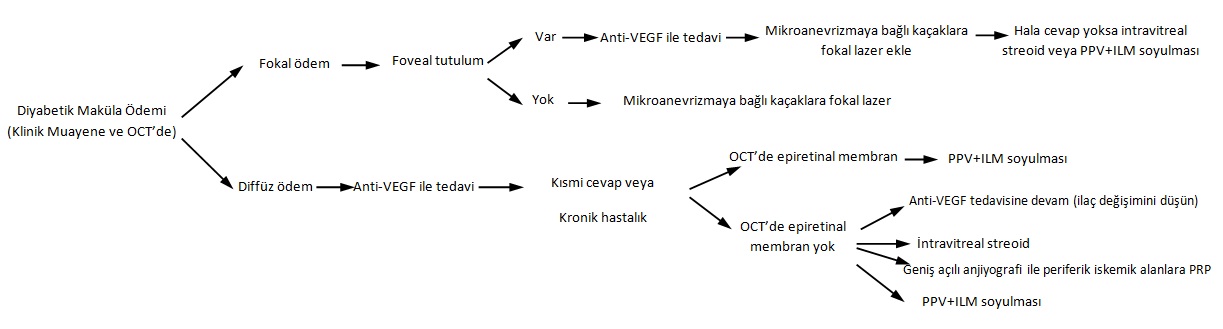
Yaklaşımda ilk basamak, DMÖ’yü tanımlamaktır. Burada klinik inceleme ve optik koherans tomografiye gereksinim duyulacaktır. Bu bilginin elde edilmesiyle maküla ödeminin fokal mi yoksa diffüz mü olduğu tanımlanabilir. Fokal ödem ¼ ya da daha az maküla alanı olarak tanımlanır. OCT görüntü taraması ile elde edilen maküla kalınlık haritası ödemin tipi ve yayılımını gösterir, ancak tedavi algoritmasının temelini oluşturmamalıdır. Yalnızca, tüm OCT görüntülerinin incelenmesi, klinisyenin maküla anotomisi üzerinde doğru bilgilendirilmesini sağlar. Kalınlık haritası, retinanın yetersiz segmentasyonu nedeniyle artefakt oluşturabilir, bu durum foveanın desantralizasyonu olarak adlandırılır. Bu nedenle, bu haritaların kullanılması, retinal atrofinin ve eş zamanlı var olan patolojilerin gözden kaçmasına sebep olabilir.
Spektral domain OCT ile DMÖ’ye yaklaşımda flöresin anjiyografinin rolü büyük ölçüde azalmıştır. Aslında, maküla ödemi tanısında anjiyografik doğrulamaya kesin gereksinim yoktur. Anjiyografi bazı durumlarda önem arz eder. Sızıntının kan-retina bariyerin yıkılması ile mi oluştuğunu (diffüz maküla ödemi ile ilişkili olarak) ya da mikroanevrizmalardan mı kaynaklandığını tespit edebilmek için kullanılmaktadır. Ayrıca periferal perfüzyonun olup olmadığını ve neovaskülarizasyonun varlığını araştırmak için de yararlanılmaktadır. Bunun yanı sıra eşlik eden retinal vaskülopatinin veya diğer tanıların araştırılması için de anjiyografiye gereksinim vardır.
Tedavi
Fokal ödem; Anjiyografi, fokal DMÖ varlığında klinisyene mikroanevrizmalardan kaynaklı sızıntıların direkt olarak lazer ile tedavisinin planlanmasında yardımcı olur. Günümüzde birçok klinisyen foveal bölgenin her neresi etkilenirse etkilensin tedaviye anti-VEGF ile başlanmasını tavsiye etmektedir. Fokal lazer tedavisi, foveal ödem çekilene kadar geciktirile bilinir. Foveayı içermeyen fokal ödem, mikroanevrizma kaynaklıdır ve sızıntılar fokal lazer tedavisi ile başarılı bir şekilde tedavi edilir. Ancak, az sayıda hastada foveal tutulum olmadan ödem olabilir.
Diffüz maküla ödemi; foveal tutulum varlığı dikkate alınmadan, anti-VEGF tedavisi ile en iyi şekilde tedavi edilmelidir. Genel kural olarak, bevacizumab, ranibizumab veya afliberceptle tedaviye başlanır. Bu ajanlardan herhangi biri hastalığın şiddeti, ulaşılabilirlilik, hastanın sağlık sigortası ve maliyetine dayalı olarak tedavisinde DMÖ‘in başlangıç tedavisinde kullanılabilinir. Eğer klinisyen, hastanın tedavisinde ajanın yeterince etkili olmadığını hisseder veya zaman içerisinde alınan cevapta azalma gözlemler ise mevcut ajanı her zaman için değiştirebilir. DRCR.net Protokol T’ye göre, eğer hasta merkezi tutulumlu DMÖ‘ye sahip ve görme keskinliği 20/40 veya üzeri ise aflibercept, ranibizumab, ve bevacizumab arasında görme keskinliği açısından istatistiksel olarak anlamlı fark bulunamamıştır. DRCR.net Protokol T’nin bir yıllık sonuçlarına göre, görme keskinliği 20/50 veya daha kötüyse, aflibercept ile 1 yıllık tedavi sonrasında görsel kazanım miktarının daha iyi olduğu tespit edilmiştir. Çalışmanın devamı olan DRCR.net Protokol T’nin iki yıllık sonuçlara göre ise ranibizumab ve aflibercept arasında görme kazancı ve enjeksiyon sayısı açısından anlamlı farklılığa rastlanmamıştır.
Hastalar ilk enjeksiyondan sonra bir düzelme göstermez ise, diğer tedavi yaklaşımlarını düşünmeden önce birbirini takip eden aylık an az 3 doz, ideal olarak ise 6 doz intravitreal anti-VEGF tedavisine devam edilmesi önerilmektedir. Pek çok hasta aylık devam edilen anti-VEGF enjeksiyonlarla düzelme gösterecek ve bu düzelme anlamlı olarak devamlılık arz edecektir. Enjeksiyon aşamasında en büyük sıkıntı 6-12 ayın üzerindeki tedavinin, medikal tedavinin etkinliğinin eksik olması ile değil, hastaların aylık ya da aya yaklaşık enjeksiyonlara devamlılıklarında gösterdikleri isteksizliktir. Eğer eşlik eden epimaküler membran var ise cerrahi olarak membranın iç limitan membran (ILM) ile ya da ILM soyulmadan epiretinal membranın uzaklaştırılması, ek olarak anti-VEGF enjeksiyonuna da ihtiyacı azaltacaktır. Epimaküler membran yok ama kronik tedaviye ihtiyaç (tam olarak çözülmemiş DMÖ) var ise, diğer tedavi yaklaşımları düşünülmelidir. ILM soyulması ile birlikte pars plana vitrektomi yapılması (epimaküler membran olmasa dahi) kronik DMÖ kontrolünü veya düzelmesini sağlayabilmektedir.
Geniş açılı anjiyografi kapiller oklüzyona bağlı retinal iskeminin varlığını ve lokalizasyonunu ortaya koyabilir. Panretinal fotokoagülasyon lazerinin direkt olarak iskemik alanlara uygulanması iskemik retinaya bağlı üretilen VEGF’ in azalmasına neden olur veya anti-VEGF enjeksiyonu ile tedavi sıklığına olan ihtiyacı azaltabilir.
Diyabetik retinopatide inflamatuar etkinliklerin azaltılması yolu ile, DMÖ gelişimi ya da artması engellenebilir. Bu konuda en etkili antiinflamatuarlar steroidlerdir. Özellikle dirençli maküla ödemlerinde, steroidlerin intravitreal olarak uygulanmasının etkili olduğu gösterilmiştir. İntravitreal steroidlerle birlikte katarakt gelişimi ve steroid glokomu riskini hatırlamak gerekir.
Sonuç
Başlangıç tedavide anti-VEGF ajan düşünülüyorsa, hastaların yakın vizit takibinin önemi ve gerekliliği vurgulanmalıdır. Ayrıca hastanın aylık enjeksiyonun başlangıç tedavi dönemi için gerekli olduğunu bilmesi, hasta için ayrı bir fayda sağlayacaktır. Bir kere ödem çözülüyorsa, bir yıl içersinde pek çok hastada 4 ila 6 dan daha fazla enjeksiyona ihtiyaç duyulmamaktadır. Aynı zamanda hastaların glisemik kontrollerinin endokrinologlar veya kontrolünde oldukları klinisyenlerce yakın takipte olunduğundan ve vital bulgularının takip edildiğinden emin olunmalıdır. Böylelikle, diyabetik retinopatinin ilerleme riski azalacağı gibi, kontrol altına alınamamış hiperglisemi ile morbidite ve mortalitede anlamlı oranda azalacaktır.
[Kaynaklar 1- Wells JA, Glassman AR, Ayala AR, Jampol LM, Bressler NM, Bressler SB, Brucker AJ, Ferris FL, Hampton GR, Jhaveri C, Melia M, Beck RW; Diabetic Retinopathy Clinical Research Network. Aflibercept, Bevacizumab, or Ranibizumab for Diabetic Macular Edema: Two-Year Results from a Comparative Effectiveness Randomized Clinical Trial. Ophthalmology. 2016 Feb 27. pii: S0161-6420(16)00206-2. 2- Takamura Y, Tomomatsu T, Matsumura T, Arimura S, Gozawa M, Takihara Y, Inatani M. The effect of photocoagulation in ischemic areas to prevent recurrence of diabetic macular edema after intravitreal bevacizumab injection. Invest Ophthalmol Vis Sci. 2014 Jul 15;55(8):4741-6. 3- Hood MP, Calzada JI. The current care toolbax for DME. Ophthalmology Management. 2015;19: 76-80. 4- Kumagai K, Hangai M, Ogino N, Larson E. Effect of internal limiting membrane peeling on long-term visual outcomes for diabetic macular edema. Retina. 2015 Jul;35(7):1422-8.]
Not: Ayın konusunda katkılarından dolayı Dr. Pınar Nalçacıoğlu ve Dr. Mehmet Çıtırık’a teşekkür ederiz.
Web sitemizdeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Nalçacıoğlu P, Çıtırık M, Teke MY. Diyabetik Maküla Ödeminde Güncel Yaklaşım. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/01/2021).