Yaşa Bağlı Maküla Dejenerasyonu (YBMD) ayırıcı tanısı ve Non-neovasküler YBMD tanısında hastaya yaklaşım: Prof. Dr. Halil Özgür Artunay’ın Uzman Görüşü
Okuma:7681
RC: Değerli Hocam öncelikle bu önerimizi kabul ettiğiniz için teşekkür ediyoruz. Kısaca kendinizden ve kliniğinizden bahseder misiniz?
HÖA: Kabataş Erkek Lisesi mezunuyum.1996 yılında İstanbul Tıp Fakültesi’ni tamamladım. Cerrahpaşa Tıp Fakültesi Göz Hastalıkları A.D.’de ihtisas yaptıktan sonra İstanbul Bilim Üniversitesi, Göz Hastalıkları A.D. Florence Nightingale Hastanesi’nde kurucu öğretim üyesi olarak görev aldım. 2006 yılında yardımcı doçent, 2011 yılında doçent unvanını aldım ve bu unvanla aynı bölümde 2012’ye kadar çalıştım. 2012-2014 arasında Bezmialem Üniversitesi Göz Hastalıkları Anabilim Dalı’nda görev aldım. 2014-2016 yıllarında ise Biruni Üniversitesi Medicine Hastanesi’nde çalıştım. Bir süre Haydarpaşa Numune Hastanesi Sadık Eratik Göz Kliniği’nde çalıştıktan sonra 2017 yılından itibaren profesör olarak Sağlık Bilimleri Üniversitesi (SBU) Göz hastalıkları anabilim dalı, Beyoğlu Göz Hastanesi’ne çalışmaya devam ediyorum. Ayrıca SBU Uluslararası Tıp Fakültesi Göz hastalıkları A.D. kurucu anabilim dalı başkanlığından sonra, Beyoğlu Göz Hastanesi kurum eğitim koordinatörü ve Retina birim sorumlusu olarak görevimi sürdürmekteyim. Uluslararası ve ulusal dergilerde yayınlanmış 100 den fazla makalem mevcuttur. Beyoğlu Göz Hastanesi pandemi süreci ve öncesinde Dünyanın en önde gelen göz klinikleri arasında yer alan ve Türkiye’de birçok ilklere imza atmış öncü klinikler arasındadır. Yıllık 25.000 civarı intravitreal injeksiyon ve 350.000’in civarında hasta muayenesi ile çok yoğun mesaisi olan kliniğimizde tüm ileri tetkiklerin ve tedavilerinin yapılabildiği Retina birimimiz pandemi döneminde de çalışmalarını aynı özveri ile sürdürmektedir.
RC: Hocam izninizle bizimle paylaşacağınız olguya geçelim.
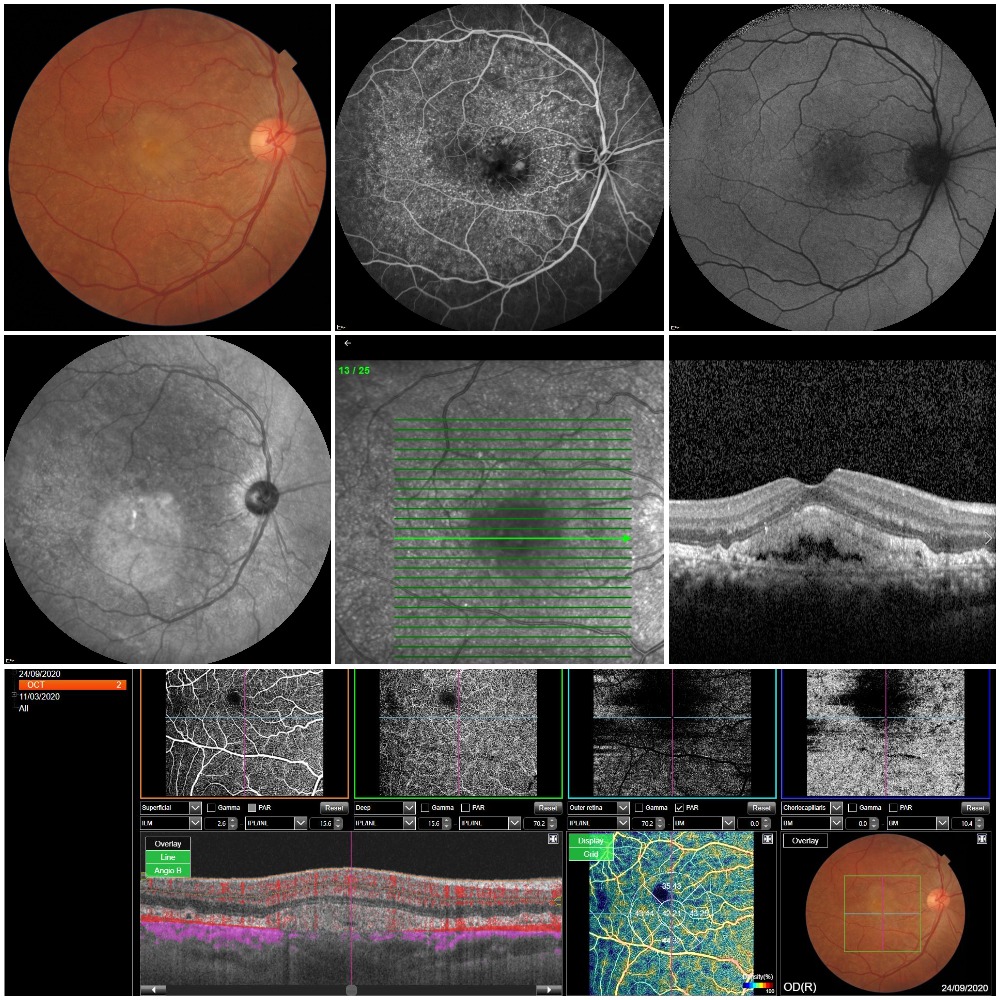
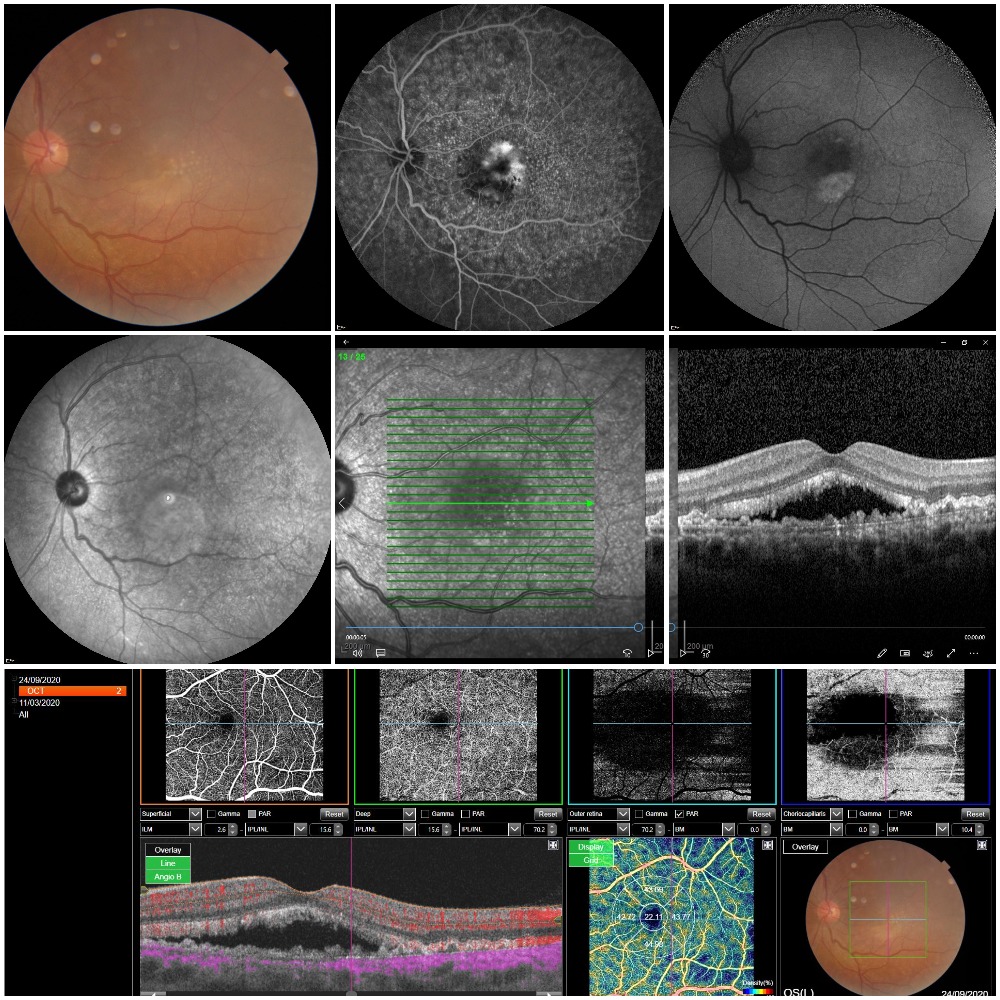
HÖA: Hastamız her iki gözde tedrici görme azalması şikayetleri gittiği bir başka klinikte göz içi enjeksiyon yapıldığını fakat şikayetlerinin geçmediğini ifade ediyor. Her iki gözde de görme seviyesi 0,4 ön segment tabii, göz içi basınçları normal, bilinen bir sistemik hastalık tariflemiyor. Olgunun renkli fundus fotoğraflarında dağınık drusen görüntüsünün yanında makulada sarımtırak reflesi olan ve yanlışlıkla neovaskular tip yaşa bağlı makula dejenerasyonu izlenimi veren birikim mevcut. Fundus anjiografisine baktığımızda renkli fundus fotoğrafında gördüğümüz drusenden çok fazla fazla noktasal hiperfloresan (“stars in the sky",yıldızlı gökyüzü manzarası) odak yanında makulada neovaskular membranla uyumsuz, vitelliform dekolmanla uyumlu heterojen bir hiperflorosans boyanma izlenmekte. Fundus mavi otoflorosansda foveada vitelliform birikime bağlı hiperotoflorosans izlenirken OCT görüntülerde RPE bazal membrani ve bruch membranı arasında drusenoid birikimin yanında subfoveal bölgede elliosoid zon /kon dış segment ile RPE arasında vitelliform materyalin biriktiği izlenmekte. OCTA görüntülerinde ise neovaskularizasyon izlenmiyor. Olgu bu haliyle non-neovasküler Yaşa Bağlı Maküla Dejenerasyonunun (YBMD) özel bir alt tipi olan Bazal laminer/ Kutiküler drusen ve ona sekonder gelişmiş vitelliform birikim olarak değerlendirilmelidir. Bazal laminer drusen nispeten daha erken yaşlarda (4. ve 5. dekatta) ortaya çıkan karekteristik drusen görünümü ve tipik anjiografi paterni (yıldızlı gökyüzü manzarası) ile seyretmekte olan non-neovaskuler YBMD tipidir. Bazal laminer drusene sekonder gelişebilen vitelliform birikim sıklıkla koroidal neovaskuler membran (KNV) sanılmakta ve hiç yeri olmadığı halde bu hastamızda olduğu gibi intravitral anti-VEGF uygulamaları yapılmaktadır. Ancak hasta şu an olmasa bile yüksek riski nedeniyle sonradan gelişebilecek sekonder koroidal neovaskularizasyonu açısından da yakından takip edilmelidir.
RC: Bu tanılı olgularda dikkat edilmesi gereken durumlar sizce nelerdir? Hangi olgular tedavi edilmelidir?
HÖA: Bu tür olgular fundus görüntülerinde izlenen drusen sayısı ve büyüklüğündeki değişiklikler ile takip edilirken koroid neovaskuler membran gelişimi için uyarıcı işaretler olan kanama ve eksudasyona da dikkat edilmeli, fundus otoflorosans, OCT ve gerekirse OCTA ile de takip edilmelidir. Bu değerlendirilmelerde eğer KNVM tespit edilirse O zaman tedavi gerekecektir. Bunun yanında birçok hastada drusenin ve sekonder gelişen santral vitelliform birikimin ani veya tedrici resorbsiyonu ile atrofi gelişip ciddi görme kayıplarına sebep olabilir. Bazal laminer drusen, retiküler drusen ve yumuşak drusen nispeten yüksek KNV riski taşıdığından bu tür olgular daha yakından takip edilmelidir. Amsler kartı ile hastanın da kendini takip etmesi ilave katkı sağlayacaktır. Bunun yanında profikaktik tedavi olarak mikronütüsyonun yararına inanmaktayım. Eğer drusen sayısı ve büyüklüğü ilk gelişte fazla ise, giderek büyüyüp birbirleri ile bir araya gelme eğiliminde olan yumuşak drusen mevcutsa, bir veya daha fazla büyük drusen (125 mikron) varlığı ve eşlik eden hipo / hiperpigmenter değişiklikleri gözleniyorsa, diğer gözde KNV veya skatrisyel YBMD ve ailede sıklıkla ileri dönem YBMD varsa profilaktif bir tedavi düşünüyorum.
RC: Bu tanılı olgulara hangi sağlık önerilerinde bulunuyorsunuz?
HÖA: Bu tür yüksek riskli non-neovasküler YBMD’li olgulara özellikle hipertansiyon ve lipid bozukluğu varsa onu düzeltmesini, sigara kullanıyorsa bırakmasını, daha çok fiziksel aktivite yapmasının yanında lifli gıdadan ve omega 3 den zengin diyet önerisinde bulunuyorum. U.V filtreli güneş gözlüğü yanında progresyon, atrofi ve KNV gelişim riskini azaltmak ve geciktirmek için mikronutrisyon desteği tavsiye ediyorum.
RC: Tedaviye karar verince ilk olarak hangi seçeneği düşünürsünüz? Neden?
HÖA: Yüksek riskli non-neovasküler YBMD’li olgularda profilaktik tedavide AREDS formulasyonuna uygun bir vitamin+mineral+Omega 3 kombinasyon desteği düşünüyorum. Yüksek vitamin ve mineral seviyelerine tek başına diyetle ulaşmak zordur. Eğer hastalık KNV ile komplike olmuşsa intravitreal anti-VEGF ajanlar devreye girer.
RC: Tedavide karar verince seçtiğiniz preperatta hangi içerikleri arıyorsunuz?
HÖA: AREDS formulasyonuna uygun yüksek dozda antioksidan vitamin (C, E vitaminleri ve lutein/zeaksantin), çinko/bakır takviyeleri içermelidir. Ayrıca, özellikle gözde en çok bulunan omega 3 olan DHA ağırlıklı bir preparat tercih ederim. Beta karoten sigara içenlerde kanser riski oluşturduğundan AREDS 2 de kullanılmamıştır. Bunun yerine, diyetlerinde çok düşük lutein ve zeaksantin seviyeleri olan katılımcılar için, bu takviyeleri AREDS formülasyonuna eklemenin, ileri evre Kuru tip YBMD risklerini azaltmaya yardımcı olduğu gösterildiğinden beta karoten yerine lutein/zeaksantin içeren ajanları kullanıyoruz. Çalışmalarda gösterilen yararı elde edebilmek için kullanılan antioksidan vitamin ve mineral düzeylerini karşılamak için doğal yollarla alınan sebze meyveler yetersiz kalmaktadır. Ayrıca yaş ilerledikçe kuru tip YBMD patogenezinde önemli bir rol oynayan oksidatif stres artmakta buna karşılık antioksidan sistem zayıflamakta ve ileri yaşlardaki hastaların bu eksikliği yetersiz beslenmeden dolayı kompanse etmesi giderek güçleşmektedir. Bu nedenle ilave mikronütrüsyon takviyesi önemlidir. Başka vitamin ilaçları kullanması hastanın göz için yapılmış mikronütrisyon ilaçları almasına engel değildir.
RC: Sizce preperatların birbirine üstünlüğü var mıdır?
HÖA: Birçok preparat birbirlerine yakın içerikte olmakla birlikte bazıları ilave D vitamini ya da Resveratrol gibi farklı moleküller içerebilmektedir. DHA/EPA oranı farklı ürünler ile antioksidan ve minerallerin değişik miktarlı olanları da mevcuttur. Besin takviyeleri YBMD'yi tamamen önleyemez. Bununla birlikte, AREDS / AREDS2 takviyeleri, orta ila ileri evre kuru tip YBMD 'nin ilerlemesini geciktirebilir. Kuru tip YBMD'nin geç formu olan coğrafik atrofi ilerleyici bir hastalıktır ve şu anda hiçbir tedavi kesin onay almamıştır. Burada önemli olan şuana kadar yapılmış en büyük kanıta dayalı çalışma olan AREDS çalışmalarında belirtilen oranlara en yakın miktarlarda, etken maddeleri orijinal ve kaynağı belli, gözde en çok bulunan DHA lehine yüksek omega 3 içeren preparatların tercih edilmesidir. AREDS sonuçları ile YBMD riski orta ila yüksek olan bireylerde (AREDS kategori 3 ve 4) yüksek dozda antioksidan vitamin (C, E vitaminleri ve lutein/zeaksantin) ve çinko takviyeleri alanlar için 5 yıl içinde o gözde ve diğer gözde ileri YBMD geliştirme riskini ve buna bağlı görme kaybını % 25'e kadar azalttığı gösterilmiştir. NAT-2 çalışmasında ise DHA ağırlıklı omega 3 takviyesinin %30 ek katkı yaptığı gösterilmiştir. DHA, resvaratrol ve D vitamininin ilave antianjiojenik etki ile koroidal neovaskularizasyonu geciktirdiği, vitreus VEGF seviyelerinde azalmaya sebep olduğuna ve anti-VEGF injeksiyon ihtiyacını azalttığına dair çalışmalar olsa da bunlar geniş kapsamlı, randomize klinik çalışmalarda henüz gösterilememiştir.
RC: Muayeneleri hangi sıklıkla yaparsınız ve kontrollerde nelere dikkat edersiniz?
HÖA: Genelde bu tür olguları 6-12 ayda bir takip etmeyi tercih ederken, hastaya verdiğim Amsler kartında herhangidir sorun olduğunda hastanın erken gelmesini önerilirim. Kontrollerde progresyon olup olmadığına bakar yüksek risk taşıyanları daha yakın takip ederim. Büyük drusen, eşlik eden hipo/hiper pigmentasyon ve bir gözde KNV, atrofi veya skar olanları riskli grup olarak daha yakın gözlüyoruz.
RC: Uygulanan tedavinin etkinliğini değerlendirmek için nelere bakarsınız? Hangi durumlarda tedaviyi tekrar değerlendirmeye ihtiyaç olduğuna kanaat getirirsiniz?
HÖA: Etkinliği, YBMD progresyonun yavaşlaması ve KNV ya da atrofinin gelişmemesi ile değerlendirmek gerekir. Burada infrared, otoflorosans görüntüler ve OCT önemli bir yer tutar. Drusen boyutları ve atrofi alanı ile fonksiyonel görme takibi değerlidir. Koroid neovaskularizasyonu gelişimi düşündüren ve atrofinin ilerlediği olgularda tekrar değerlendirme yapılmalıdır.
RC: Tedavinin yetersiz olduğunu düşünürseniz ilave tedavi modaliteleriniz nelerdir?
HÖA: Profilaktik tedavi yaşam tarzı değişiklikleri ile de kombine edilmelidir. İlave patoloji eklenmişse veya gözden kaçan bir hastalık varsa onların da tedavisi gerekir.
RC: Tedaviye rağmen ne tür komplikasyonlarla karşılaşabiliriz?
HÖA: Atrofi ve drusen alanları ilerleyebilir. Görme kaybı oluşabilir ve koroid neovaskularizasyonu gelişebilir.
RC: Takip aralıklarınız nedir? Sizce tedavi süresi ne kadar olmalıdır?
HÖA: Hasta sorunsuzsa 6-12 aylık aralık uygundur. Ben tedavinin hasta tolere edebildiği kadar devam etmesi taraftarıyım.
RC: Gelecekte hangi tedavileri bekliyorsunuz?
HÖA: Kronik inflamasyonun ve komplaman sisteminin aberan uyarılmasının atrofik, kuru tip YBMD patogenezi için çok önemli olduğu düşünülmektedir . Halen kortikosteroidler, antianjiyojenik ve antiinflamatuar etkileri açısından araştırılmaktadır. Iluvien (Alimera Sciences, Alpharetta, GA, ABD), cografik atrofi (CA)'nın ilerlemesini yavaşlatabilen diyabetik maküla ödemi tedavisi için onaylanmış, fluosinolon asetonidin sürekli salınan bir formülasyonudur. CA'dan iki taraflı etkilenen toplam 40 hastada, bir faz II çalışmasının sonuçları beklenmektedir. POT-4 (Potentia Pharmaceuticals, Louisville, KY, ABD; ALcon, Hünenberg, İsviçre), intravitreal enjeksiyonla uygulanan, 6 aylık etki süresi olan bir C3 inhibitörüdür ve Faz 2 aşamasındadır. ARC1905 (Zimura; Ophthotech Corp., Princeton, NJ, ABD), faz I aşamasında olan C5 inhibitörü bir intravitreal aptamerdir. C5'i hedefleyen diğer bir ilaç Eculizumab'dır (Soliris; Alexon Pharmaceuticals, Cheshire, CT, ABD). COMPLETE çalışmasında, Eculizumab kullanımı ile CA ilerlemesinde anlamlı bir azalma gösterilemedi. İntravitreal Lampalizumab (FCFD4514S; Genentech / Roche, San Francisco, CA, ABD), alternatif tamamlayıcı yolda tamamlayıcı faktör D'yi hedefleyen insanlaştırılmış bir monoklonal antikordur. Ümit verici sonuçlar olmakla birlikte uzun dönem çalışmaları devam etmektedir. Glatiramer asetat (Copaxone; Reva Pharmaceuticals, Kfar-Saba, İsrail), CA tedavisinde T hücre farklılaşmasını değiştiren immünomodülatör etkisi nedeniyle incelenmiştir. Bir faz I çalışmasında, 12 hafta boyunca haftalık subkutan Glatiramer enjeksiyonlarından sonra drusen alanında azalma olduğu gösterilmiştir. Gelişmekte olan bir başka ilginç alan da nöroproteksiyondur. İncelenen iki ilaç var: siliyer nörotrofik faktör-501 (CNFT) ve intravitreal Brimonidin. İlk sonuçlar ümit vericidir. CA tedavisinde görsel siklus inhibitörleri, fototoksik olan ve CA hastalarında RPE atrofi bölgelerde biriken lipofuskinin proinflamatuar etkisini azaltmaya çalışmaktadır. Fenretinide (Sirion Therapeutics, Tampa, FL, ABD), Emixustat (ACU-4489; Acucela, Seattle, WA, ABD) görsel siklus inhibisyonu yaparak lipofuksin birikimini engellemek suretiyle CA ilerlemesini durdurma prensibini benimserler. Henüz kesin sonuçlar açıklanmadı. Koroidin kalınlığı ileri yaştaki hastalarda azalır ve bu nedenle kuru tip YBMD'de yeni bir hedef tedavi ile daha yüksek bir koroidal kan akımı sağlanması hedeflenmektedir. Alprostadil'in (UCB Pharma, Berkshire, UK), moksaverin, Sildenafil (Viagra; Pfizer Inc, New York, NY, ABD) bu konuda çalışılan koroidal vaskülariteyi arttıran ajanlardır. Son olarak Kök hücre tedavisi, kuru tip YBMD'de için umut verici yeni bir yaklaşımı temsil etmektedir. Kanıtlar, RPE ve fotoreseptörlerin öncelikle CA'da etkilendiğini, kök hücre transplantasyonlarının ilginç bir terapötik seçenek gibi göründüğünü göstermektedir.
RC: Başka eklemek istediğiniz mesajınız var mıdır?
HÖA: Yaşlılarda görme kaybının en önemli nedeni olan YBMD, multifaktöriyel bir etiyopatolojiye sahip merkezi retinanın dejeneratif bir bozukluğudur. YBMD, koroidal neovaskülarizasyonun varlığına bağlı olarak kuru (non vaskuler) tip YBMD veya neovasküler YBMD olarak sınıflandırılır. Şu anda, kuru tip YBMD 'nin geç formu olan coğrafik atrofi için hiçbir tedavi onaylanmamıştır. Çünkü hiçbir tedavi retina pigment epitelinin (RPE) veya fotoreseptörlerin hasarını düzeltemez. Bu nedenle, kuru tip YBMD 'deki tüm tedavi yaklaşımlarının yalnızca mevcut atrofinin ilerlemesini önleme ve yavaşlatmayı hedeflemektedir. Fundus otofloresans ve optik koherens tomografi (OCT), atrofi alan ilerlemesinin izlenmesi dahil olmak üzere kuru tip YBMD değişikliklerinin tanı ve takibinde en yararlı araçlar olarak kabul edilir. OCTA ilave katkı sağlayabilir. Oksidatif stres, lipofusin birikimleri, kronik inflamasyon ve koroidal kan akışı yetersizliği gibi çeşitli yolaklar, kuru tip YBMD patogenezinde önemli bir rol oynar ve yeni tedaviler için olası hedefleri temsil eder. Erken evrede faydası gösterilememiş olsa bile orta-ileri kuru tip YBMD’de regresyonu azaltmada şuan en kabul görmüş uygulama mikronütrüsyon gözükmektedir ve birçok farklı yolak kullanan ajanlar içinde çalışmalar devam etmektedir. Özellikle ileri yaşlarda orta-ileri evre kuru tip YBMD’de progresyonu tamamen engelleyemesek de ötelemek ve o yaşlardaki insanlara nispeten biraz daha kaliteli görme ile geçen birkaç yıl vermek gerçekten çok önemlidir. Ayrıca bir gözünde atrofi, skar ve KNV gelişmiş, diğer gözünde kuru tip YBMD si olan hastalara diğer gözlerinde aynı kötü durumla daha geç karşılaşmaları için bir mikronütrüsyon profikaksisi alternatifi sunmanın değerli olduğunu düşünüyorum. İlginiz için teşekkür ederim.
Not: Katkılarından dolayı Dr. Halil Özgür ARTUNAY ve Dr. Mehmet ÇITIRIK’a teşekkür ederiz.
Web sitesindeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Artunay HÖ, Çıtırık M, Teke MY. Yaşa Bağlı Maküla Dejenerasyonu (YBMD) ayırıcı tanısı ve Non-neovasküler YBMD tanısında hastaya yaklaşım: Prof. Dr. Halil Özgür Artunay’ın Uzman Görüşü. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/05/2021).