Non-iskemik Retinal Ven Dal/Dalcık Tıkanıklığına bağlı Maküla Ödemi tanısında hastaya yaklaşım; Prof. Dr. Gürsel Yılmaz’ın Uzman Görüşü
Okuma:1085
RC: Sayın Hocam Öncelikle bu önerimizi kabul ettiğiniz için öncelikle teşekkür ediyoruz. Kısaca kendinizden ve kliniğinizden bahseder misiniz?
GY: Öncelikle ben de ilginiz için teşekkür ederim. Ankara Tıp Fakültesinden mezun olduktan sonra Beyoğlu Hastanesinde Göz ihtisasımı tamamladım ve tekrar aynı bölümde Retina Uzmanı olarak çalışmaya başladım. 1994-1998 arasında Ankara Hastanesinde çalıştıktan sonra 1998 yılında Başkent Üniversitesine geçtim ve o tarihten beri ayni klinikte çalışıyorum. Demir Başar Ödülü sahibiyim. Başkent Üniversitesi Göz Bölümü olarak bildiğiniz gibi soru-cevap formatında yapılan ve oldukça ilgi çeken ve 2 yılda bir gerçekleştirilen Başkent Retina Günlerini düzenlemekteyiz. Ayrıca birçok ulusal ve uluslararası çok merkezli çalışmalarda yer almaktayız.
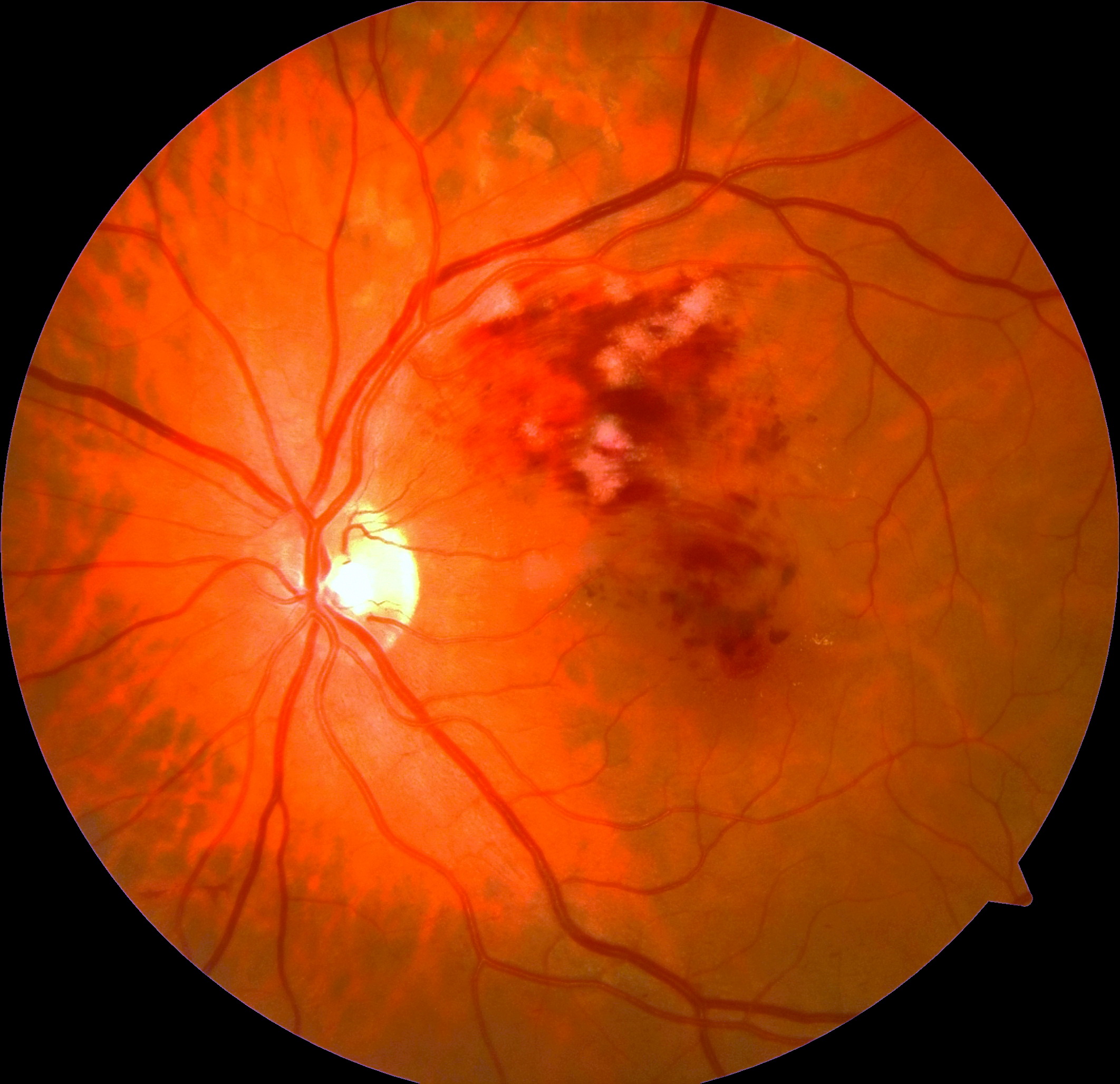
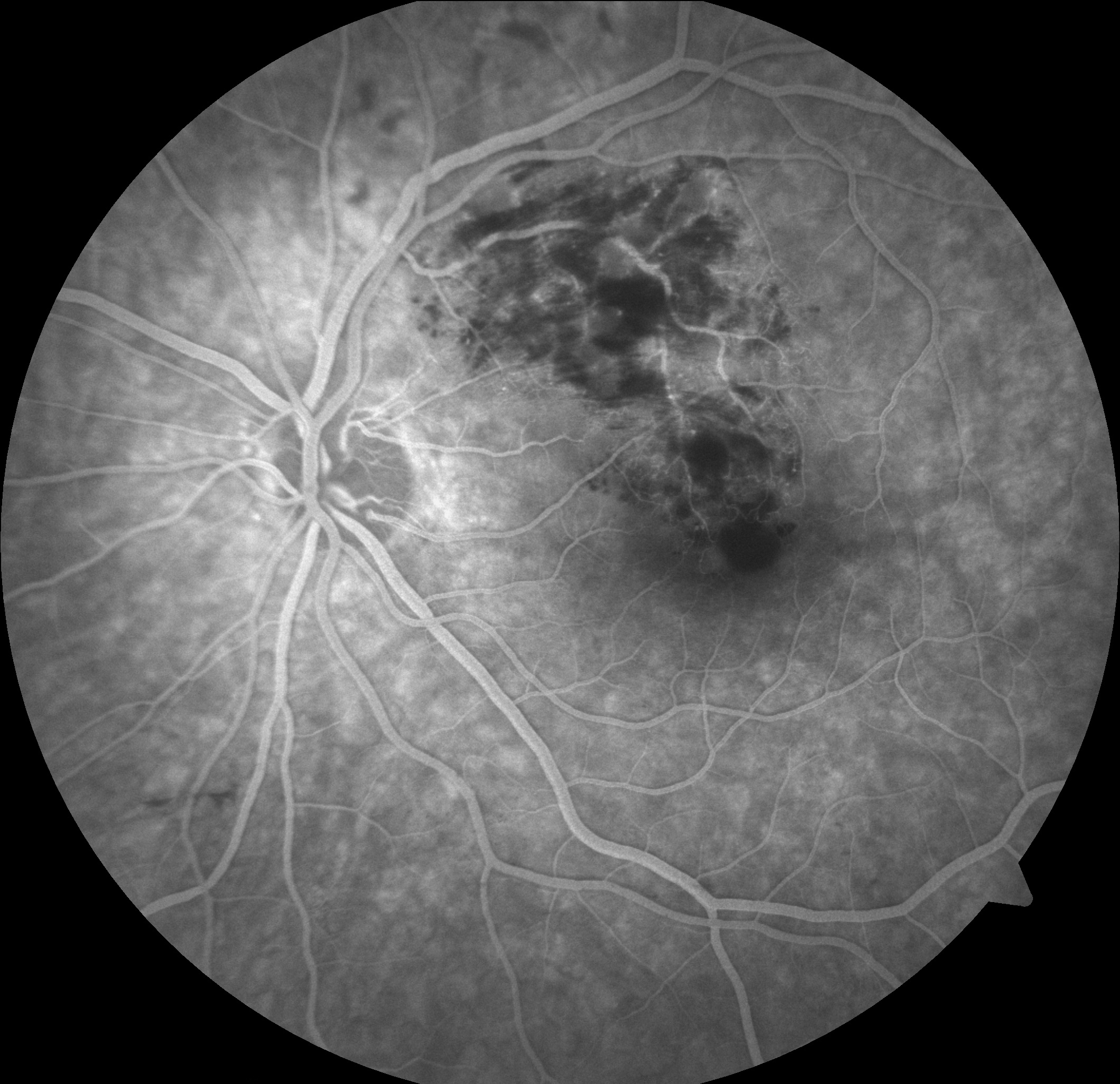
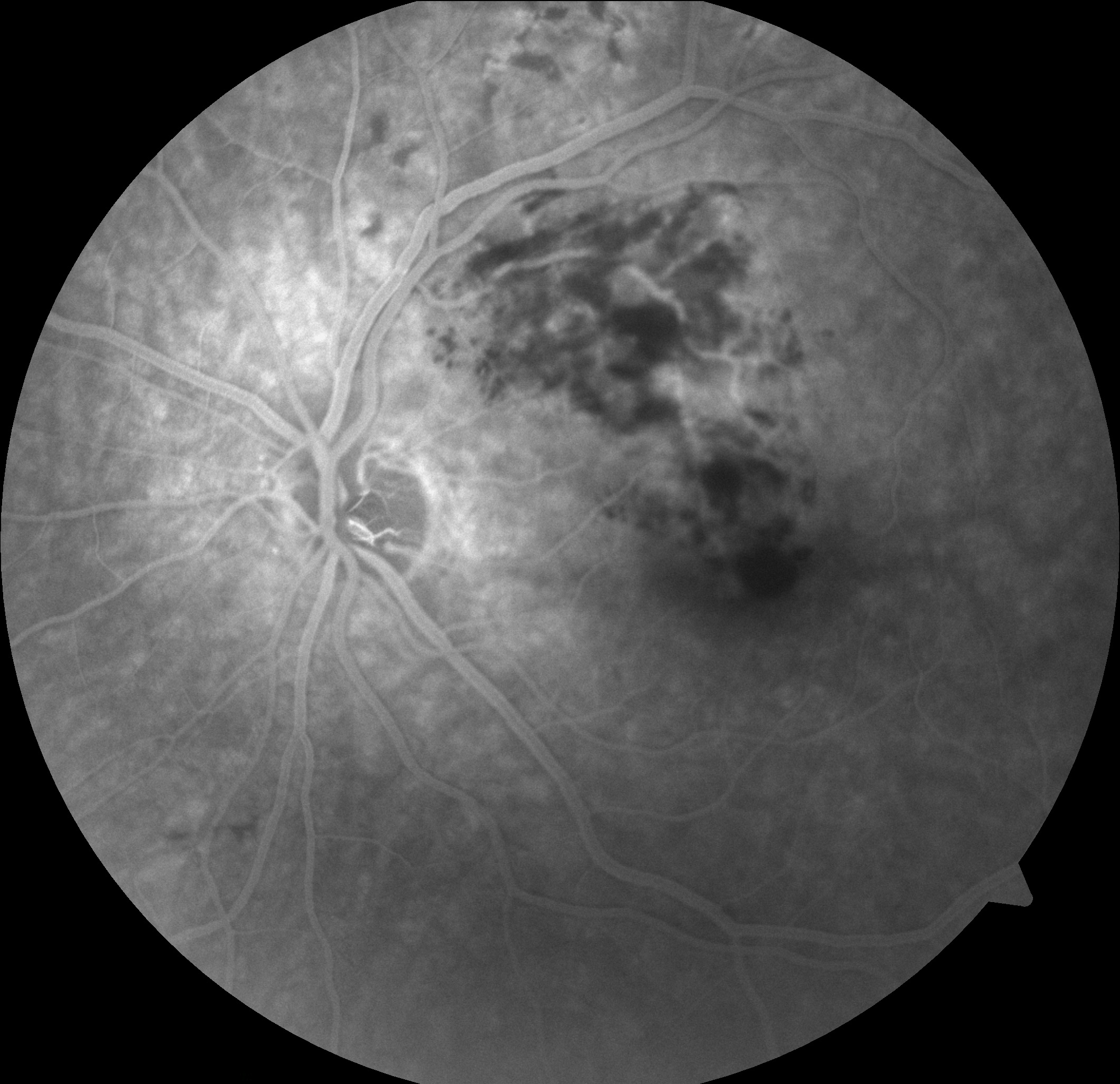
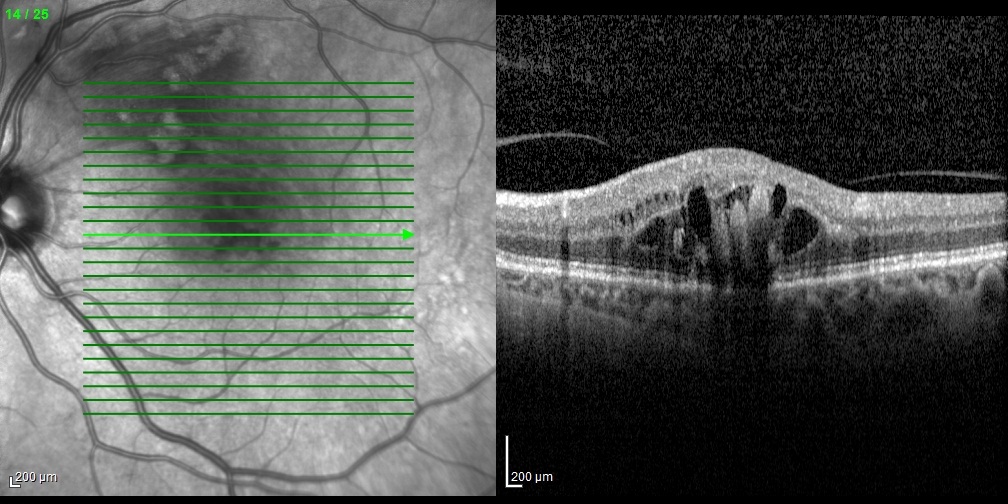
RC: Hocam izninizle olguya geçelim. 56 yaşındaki bayan hastanın sol gözünde 15 gündür görme azlığı şikâyeti olup görme keskinliği 0,3 seviyesindedir. Sağ göz görme keskinliği 0,9 düzeyindedir. Göz içi basınçları normal sınırlardadır. Biyomikroskobik muayene bulguları doğaldır. Sistemik sorguda 15 yıldır hipertansiyon öyküsü dışında özellik bulunmamaktadır. Özgeçmiş ve Soy geçmiş sorgulamada oküler hastalık öyküsü yoktur. Hastanın renkli, FA ve OCT görüntülerini görmektesiniz. Bu görüntüleri yorumlar mısınız ve görüntüler eşliğinde tanı için neler söylersiniz?
GY: Bu olgunun renkli fundus resmine bakacak olursak makülada daha çok fovea ve üstündeki alanda intraretinal ve sinir lifi tabakasında hemorajiler izlenmektedir. Ayrıca çok sayıda soft exuda dikkati çekmektedir. Bu bulgularla bu olguya geçirilmiş makülar ven dalcık tıkanıklığı tanısını koyabiliriz. FA görüntülerde ise hemorajiler nedeniyle blokaja bağlı hipofloresans izlenmektedir. Tıkanan ven dalcık ise dilate olarak görülmektedir. OCT görüntüsünde ise retinal ödem ve kistler izlenmektedir. Ayrıca arka hyaloid henüz tam olarak ayrılmamıştır. Tanı olarak makülar/retinal ven dalcık tıkanıklığına bağlı maküla ödemi tanısını koyabiliriz.
RC: Böyle bir hasta size başvurunca ilk muayenede hangi tetkikleri yaptırırsınız?
GY: Böyle bir olgu başvurduğunda bu durumun sistemik damar hastalığının göz tutulumu olduğunu anlatıp sistemik risk faktörlerini sorguluyoruz. Genellikle risk faktörleri hipertansiyon, ateroskleroz, diyabet, hiperkolesterolemi ve sigara içme öyküsüdür. Bu olguda hipertansiyonun varlığı ven dalcık tıkanıklığı için en önemli risk faktörüdür. Hastaya Kardiyoloji konsültasyonu istiyoruz ve sistemik hastalığının tedavisinin önemini anlatıyoruz. Ven tıkanıklığı geçiren hastalar genç ise, tıkanıklık bilateral ise ve ailevi öyküsü varsa bu kez daha detaylı sorgulama ve araştırma gerekiyor. Faktör V Leiden mutasyonu, Aktive Protein C rezistansı, Protein S, Antitrobin III eksikliği, antifosfolipid sendromu, homosistein seviyeleri gibi koagülasyon bozukluklarına yol açacak olasılıkları düşünüyoruz. Biz kliniğimizde bu testleri istemek yerine hastayı hem Kardiyoloji hem de Hematoloji kliniğine yönlendiriyoruz ve ilgili hekim arkadaşlarla da görüşüyoruz. Bazen de sistemik inflamatuar hastalıkları (Behçet, PAN, Sarkoidoz, Wegener, Goodpasture Send.) akla getirmek gerekebilir. Bu olguda hipertansiyon öyküsü tıkanıklığı izah etmektedir ve sadece Kardiyoloji konsültasyonu isteriz. Doğal olarak bu hastalara tam bir oftalmolojik muayeneyi takiben fundus foto, FA ve OCT tetkiklerini yapıyoruz ve hemen tedavisine başlıyoruz.
RC: Tedavide ilk olarak hangi seçeneği düşünürsünüz? Neden?
GY: Bu olguda tanı makülar ven dalcık tıkanıklığıdır. Bu alt grup için prospektif randomize çalışmalar yoktur, ancak ven dalcık tıkanıklıklarının seyri ve prognozu ven dal tıkanıklıklarına benzer. Bu nedenle hastayı ven dal tıkanıklıkları algoritmasına uygun tedavi ediyoruz ve hemen her zaman birinci seçenek olarak anti-VEGF ilaçları seçiyoruz. Anti VEGF’lerin etkinliği birçok çalışmada gösterilmiştir.
RC: Kaç doz enjeksiyon düşünürsünüz, muayeneleri hangi sıklıkla yaparsınız ve hangi tetkikleri kontrollerde istersiniz?
GY: Ödem tamamen düzelene kadar aylık anti-VEGF enjeksiyonu uyguluyoruz ve düzeldikten sonra enjeksiyon yapmıyoruz. Yani bir ay arayla yapılan 3 enjeksiyonla düzelmiş ise 6 enjeksiyona tamamlamıyoruz. Sonrasında aylık takip edip PRN tedavisi yapıyoruz. Her kontrolde OCT yapıyoruz, hemorajiler tamamen rezorbe olduktan sonra maküla perfüzyonu için FA istiyoruz. İlk 6 ay aylık takip, sonraki 6 ay için 2 aylık takip öneriyoruz. İkinci yıl ise 3 aylık takipler yapıyoruz.
RC: Bu hasta esas alındığında Steroid-Anti VEGF tercihinizde düşünceniz nedir?
GY: Bu hastada ilk tercihimiz yine anti-VEGF olacaktır. Yan etkileri nedeniyle bu hastaya steroidle başlamak için bir sebep yoktur. Steroid implantların ilk tercih edileceği durumlar: Vitrektomize gözler ve akut kardiyo ve/veya serebrovasküler olay geçirmiş hastalardır.
RC: İskemik olgu olsaydı aynı şekilde düşünür müydünüz?
GY: Anti-VEGF’lerin iskemiyi arttıracağı veya uygun olmadığı şeklinde tartışmalar vardı ancak son çalışmalar anti-VEGF’lerin iskemik olgularda da etkin olduğunu gösterdi. Bu nedenle tercihim değişmezdi.
RC: Hastanın fakik ya da psödofak olması tedavi tercihinizi değiştirir mi?
GY: Hastanın fakik veya psödofakik olması da yaklaşımımızı değiştirmez. Sadece anti-VEGF yanıtı istediğimiz kadar değilse steroid implanta geçiş kararımızın kolay verilmesini sağlar. Bu hastalarda GİB takibinin önemini de tekrar hatırlatmakta fayda vardır.
RC: Hastanın kendisinde ve ailesinde glokom öyküsü olması tedavi tercihinizi değiştirir mi?
GY: Hastanın kendisinde ve ailesinde glokom öyküsü varsa yine ilk tercih anti-VEGF olacaktır. Tedaviye yanıt alamazsak bu olgularda ikinci ve üçüncü tedavi tercihi diğer anti-VEGF’ler olacaktır. Hala cevap yoksa lazer tedavisi önerilir. Steroidler son tercih olacaktır.
RC: Hastanın kendisinde ve ailesinde koroner arter hastalığı veya serebrovasküler olay öyküsü olması tedavi tercihinizi değiştirir mi?
GY: Anti-VEGF’lerin sistemik olarak yüksek dozda bile ciddi yan etkileri bildirilmemiştir, ayrıca göz içi enjeksiyonların sistemik dolaşıma katılma oranı çok azdır ve birçok çalışmada anti-VEGF’ler güvenlik testinden geçmiştir. Diğer taraftan ülkemizde giderek artan medikolegal sorunlar mevcuttur. Kişisel olarak böyle hastalarda ilave bir risk oluşturacağını düşünmemekle birlikte akut olaydan sonraki 6 ay içinde anti-VEGF yerine steroid implantları kullanıyoruz.
RC: Hastanın ilaveten diyabeti mevcut olsaydı tedavi tercihiniz değişir miydi?
GY: Hayır, ayrıca anti-VEGF’lerin diyabetik retinopati üzerine de olumlu etkisi olmaktadır.
RC: Tecrübelerinize göre bu endikasyonda ortalama kaç doz enjeksiyon gerekmektedir?
GY: Bu hastada en fazla 3 enjeksiyonla ödem düzelir.
RC: Tedavide lazer düşünür müsünüz? Hangi tür lazeri tercih edersiniz? Ne zaman uygularsınız?
GY: Bu hastada lazeri düşünmem. Ven tıkanıklıklarında yaygın iskemi varsa tabii ki iskemik alanlara lazer uyguluyoruz ve 532 nm yeşil lazeri kullanıyoruz. Lazeri makülar grid olarak tercih etmiyoruz, periferik iskemik alanlara yapıyoruz.
RC: Takip aralıklarınız ve tedaviyi sonlandırma kriterleriniz nedir?
GY: Hastaları başlangıçta aylık takip ederiz. İkinci 6 ay 2 ay aralıklarla sonraki yıl 3 ay ara ile takip ederim. Tedaviyi sonlandırma kriterim foveal atrofi ve ödemin tamamen düzelmesine rağmen görme artışı olmayan maküla iskemisi olan hastalardır. Bunların dışında tedaviye çok iyi cevap verip nüksü olmayan veya nadir olan hastaları 2. yılın sonunda gerekli eğitimi verip görmesini test etmesi şartıyla kısa dönem takiplerinden çıkartırım. Enjeksiyon sıklığının giderek azalacağı bilinmekle birlikte 4. yılda bile ortalama 2 enjeksiyon gerekebileceği akılda tutulmalıdır.
RC: Anti-VEGF’e geçme/steroide geçme veya Anti-VEGF değiştirmeyi ne zaman düşünürsünüz?
GY: İlk 3 enjeksiyonda anti-VEGF’e yanıt varsa aynı anti-VEGF ile PRN tedavisi uygularım. İlk 3 enjeksiyonda anti-VEGF’e kısmi yanıt varsa diğer anti-VEGF’e geçerim. Eğer anti-VEGF’e ilk 3 enjeksiyonda hiç yanıt yoksa streoid implant tedavisini düşünürüm. Yanıtsızlık olarak ilk 3 enjeksiyona hiç cevap alınamayan olguları kabul ederim.
RC: Başka eklemek istediğiniz mesajınız var mıdır?
GY: Ven tıkanıklıklarında yapılan çalışmalar göstermiştir ki ödem ne kadar kısa süreli ise görmede artış o kadar fazla olmaktadır. Hastaları erken tedavi edelim. Yine hastaların maküla ödemine odaklanıp periferik iskemik alanları ve gelişebilecek neovaskülarizasyonları gözden kaçırmayalım. Ayrıca ven tıkanıklıkların kardiyovasküler mortalite ile yakın ilişkisi olduğunu hastalara anlatıp sistemik risk faktörlerinin önemini vurgulayalım. Son olarak hastaların sonraki takibinde eğitimin önemli olduğunu, hastaların kendi kontrollerini kendilerinin yapmasını ve görmeleri azaldığında hemen gelmeleri gerektiğini hatırlatalım.
RC: Pratik ve faydalı cevaplarınız için teşekkür ederiz.
GY: Ben de çok teşekkür ederim. Çalışmalarınızı çok başarılı buluyorum ve başarılarınızın devamını diliyorum.
Not: Katkılarından dolayı Dr. Gürsel Yılmaz ve Dr. Mehmet Çıtırık’a teşekkür ederiz.
Web sitemizdeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Yılmaz G, Çıtırık M, Teke MY. Non-iskemik Retinal Ven Dal/Dalcık Tıkanıklığına bağlı Maküla Ödemi tanısında hastaya yaklaşım; Prof. Dr. Gürsel Yılmaz’ın Uzman Görüşü. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/07/2016).
Önemli hatırlatma: Hastalara yaklaşımda tüm meslektaşlarımız için çok faydalı olacağını düşündüğümüz ‘Uzman Görüşü’ başlıklı bilgilere önümüzdeki aylarda da devam edilecektir. Farklı tanılarda değerli hocalarımızın görüşlerini buradan takip edebilirsiniz.