Proliferatif Diyabetik Retinopati ve Diyabetik Maküla Ödemi tanısında hastaya yaklaşım; Prof. Dr. Şengül Özdek’in Uzman Görüşü
Okuma:1404
RC: Hocam kısaca kendinizden ve kliniğinizden bahseder misiniz?
ŞÖ: Ben de öncelikle oftalmologların retina eğitimine çok katkısı olabileceğini düşündüğüm bu çabanız ve girişimiz için sizi kutlamak isterim. Kayseri’de liseyi birincilikle ve Hacettepe Üniversitesi Tıp Fakültesi’nde yedincilikle mezun oldum. Aynı yıl Gazi Üniversitesi Tıp Fakültesi’nde (GÜTF) Göz Hastalıklarında uzmanlık eğitimi yapmaya başladım. 1999’da uzmanlığımı aldıktan sonra öğretim görevlisi olarak devam ettiğim GÜTF Göz’de, Retina alanında çalışmaya başladım. 2004’de Miami Üniversitesi Bascom Palmer Eye Institute Retina Servisinde gözlemci olarak çalıştım. Nisan 2005’de ICO (International Council of Ophthalmology) sınavının tüm dallarında başarılı oldum ve Türk Oftalmoloji yeterlilik sınavında da başarılı olarak 2006 yılında TOD yeterlilik belgesini aldım. 2005’de Doçent oldum. 2010 da Beaumont Hastanesi’nde ROP cerrahisi konusunda deneyim kazanmak üzere Dr. Trese ve ekibiyle çalışmalar yaptım. 2011 de Profesör ünvanını aldım. Halen GÜTF Göz Hastalıkları Anabilim Dalında çalışmalarıma devam ediyorum. Bilimsel ve klinik çalışmalarımda retina hastalıkları ve vitreoretinal cerrahiler (özellikle pediatrik) üzerinde yoğunlaşmaya devam ediyorum. Uluslararası dergilerde 82, ulusal dergilerde 95 bilimsel çalışmam yayınlanmıştır. Bu çalışmalar toplam 450 atıf almıştır. Uluslararası kongrelerde 70’den fazla, ulusal toplantılarda 180’in üzerinde tebliğim mevcuttur. Çeşitli yurtiçi, yurtdışı kitap bölümlerine yazarlık yaptım. 20 yıllık evli ve 2 çocuk annesiyim. Türk Oftalmoloji Derneği (TOD), Avrupa Vitreoretinal Cerrahi Derneği, American Academy of Ophthalmology ve Avrupa Retina Derneği’ne üyeyim. TOD Retina birimi, Vitreoretinal Cerrahi birimi ve oküler enfeksiyonlar birimi aktif üyesiyim. Avrupa Vitreoretinal Cerrahi Derneği ve Türk Oftalmoloji Derneği Vitreoretinal Birimi Yönetim Kurulu üyesiyim. Pek çok ülkede davetli konuşmacı olarak Retina Hastalıkları ve Cerrahisi konusunda konferanslar vermeye devam ediyorum.
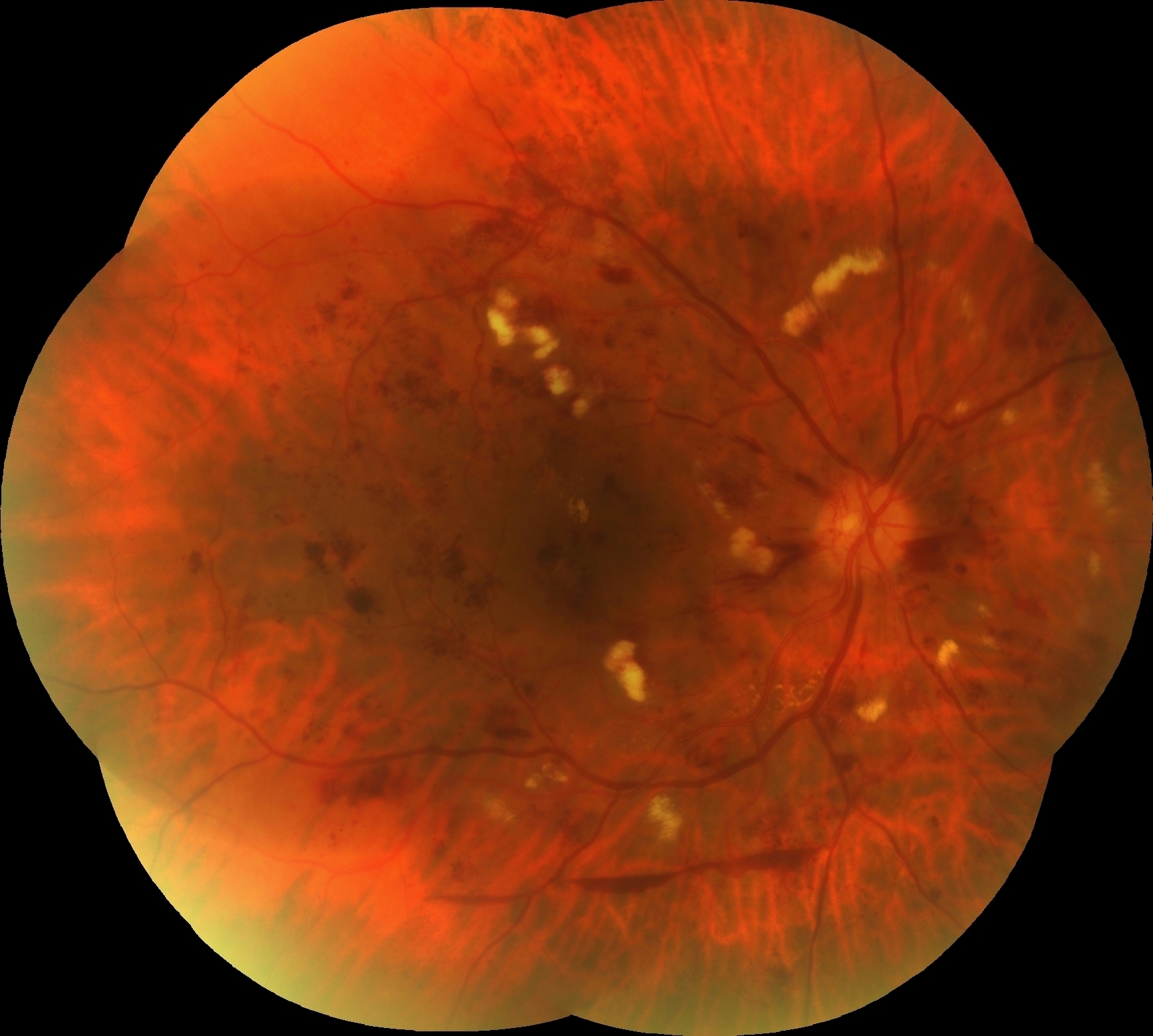
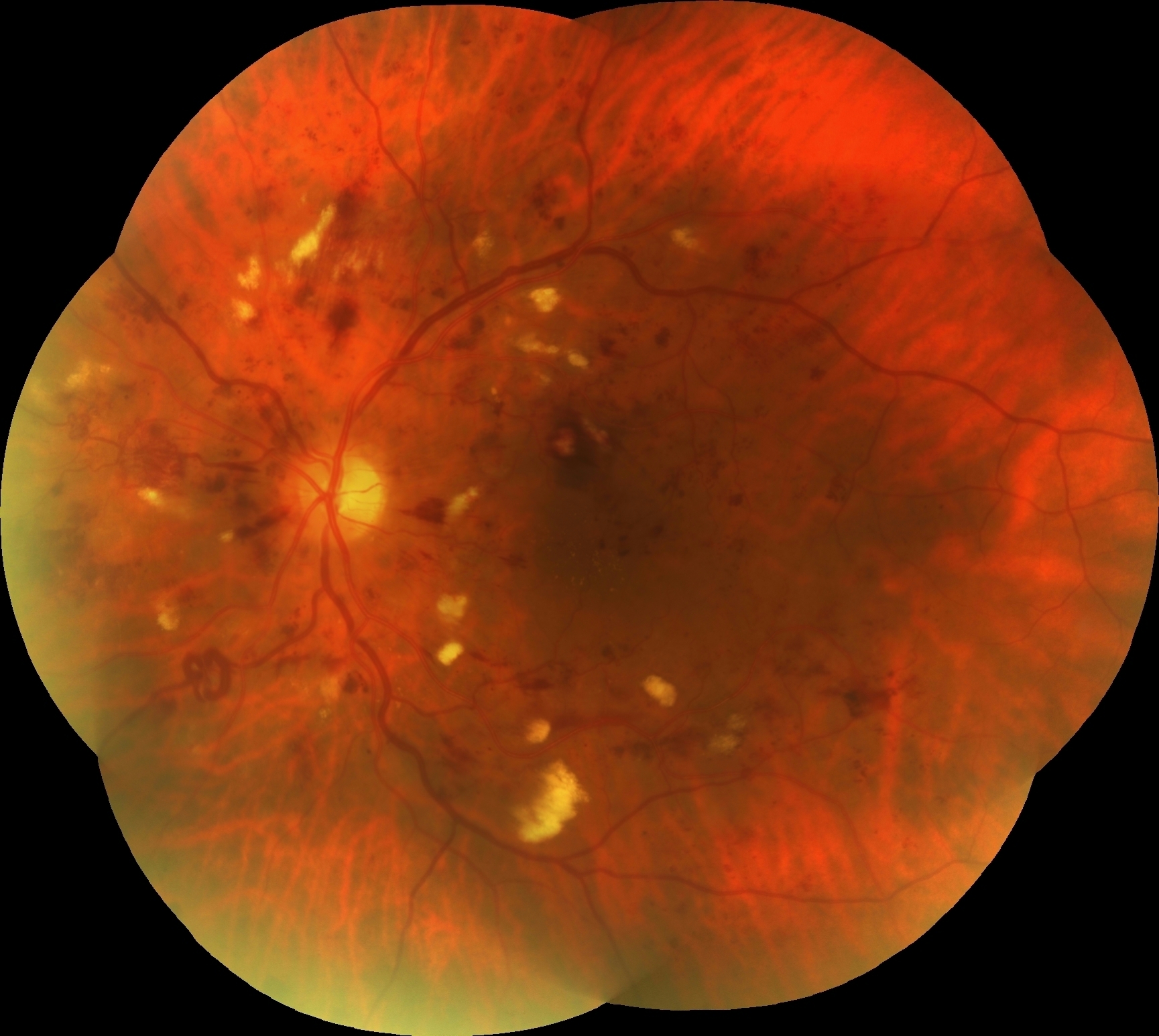
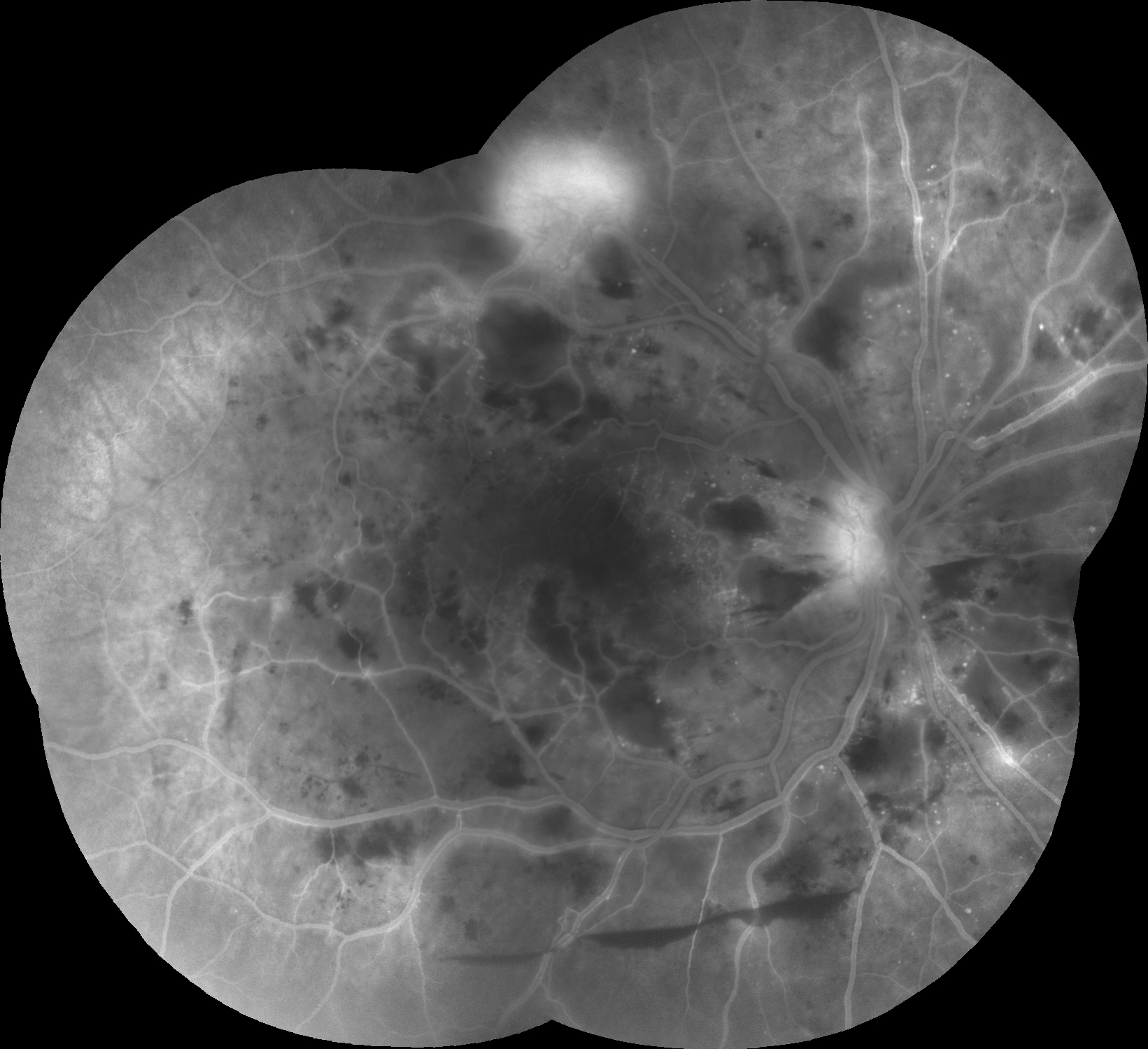
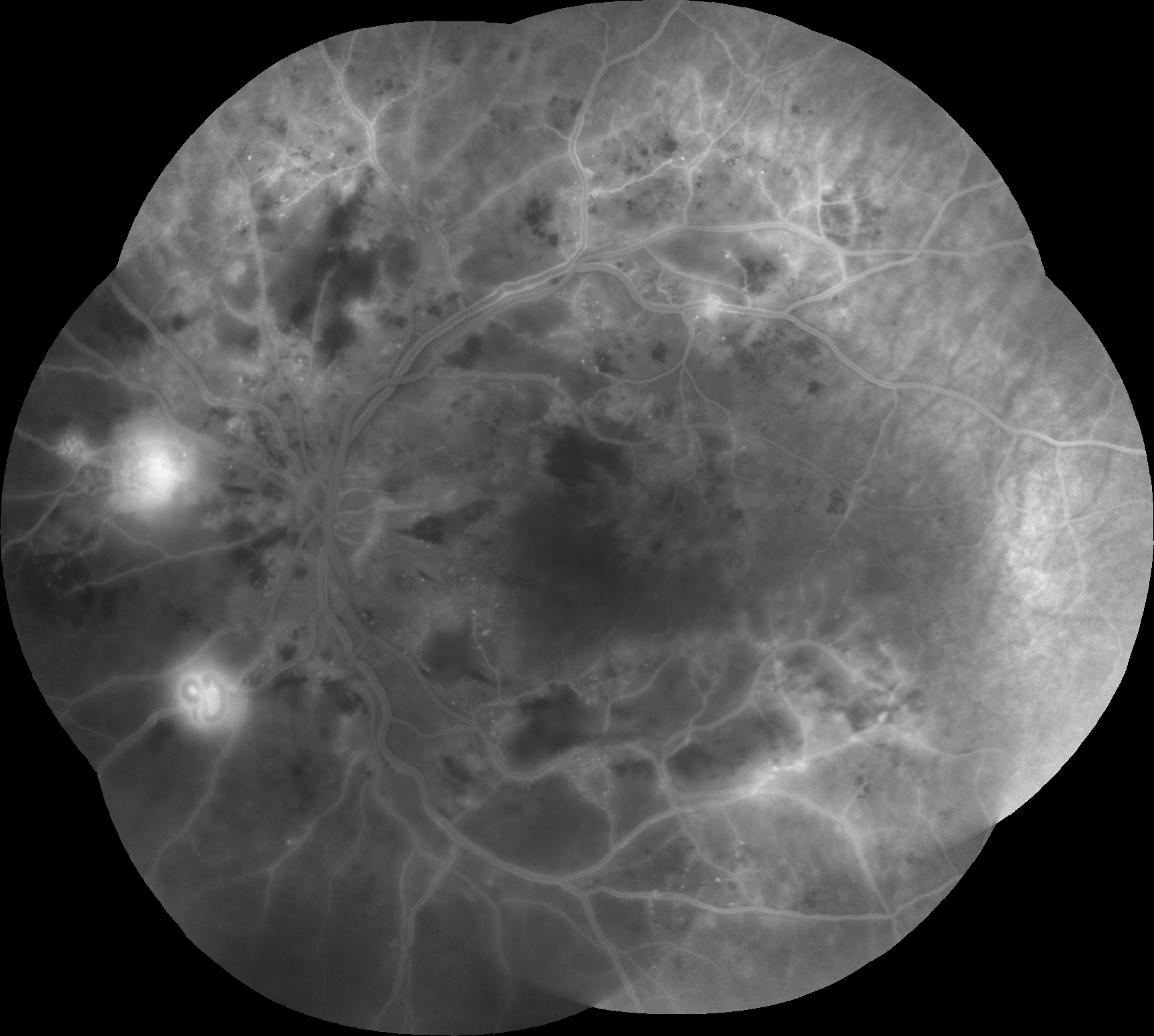
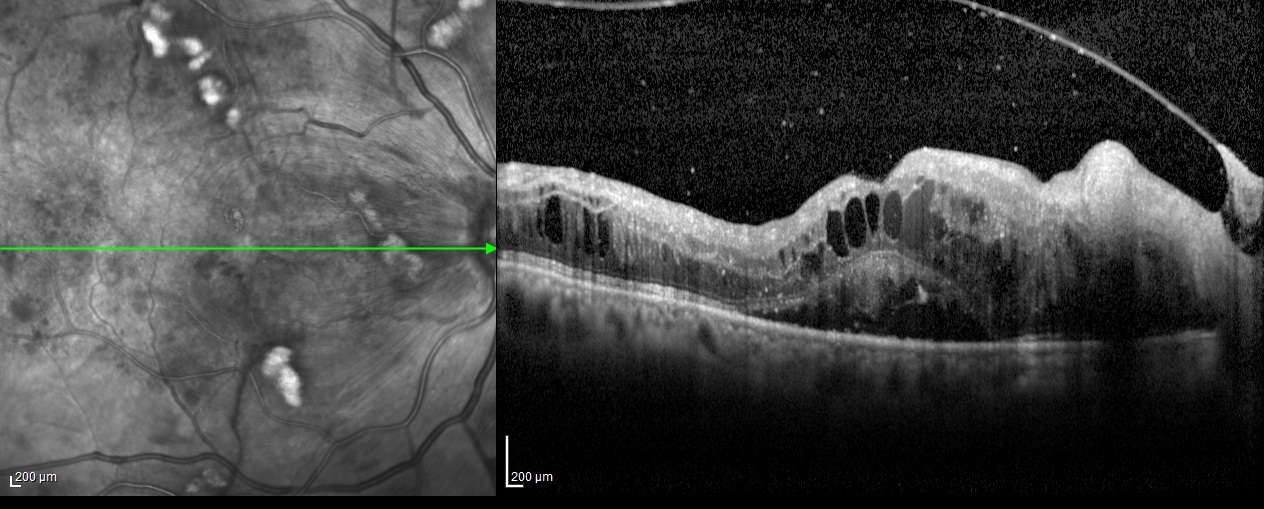
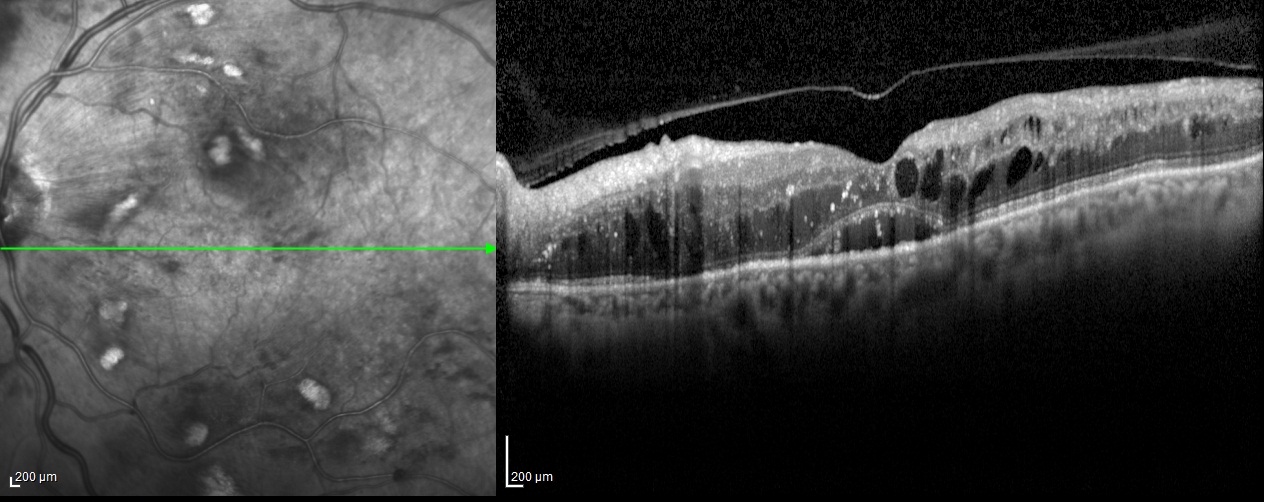
RC: İzninizle şimdi olguya geçelim. 61 yaşındaki erkek hastanın her iki gözünde 1 yıldır gittikçe artan görme azlığı şikâyeti olup her iki gözde görme keskinliği 4 mps düzeyindedir. Göz içi basınçları normal sınırlardadır. Biyomikroskobik muayene bulguları doğaldır. Sistemik sorguda 25 yıldır diyabet ve hipertansiyon öyküsü dışında özellik bulunmamaktadır. Özgeçmiş sorgulamada oküler hastalık öyküsü yoktur. Hastanın renkli, FA ve OCT görüntülerini görmektesiniz. Bu görüntüleri yorumlar mısınız ve görüntüler eşliğinde tanı için neler söylersiniz?
ŞÖ: Hastanın her iki gözünün fundus görünümü incelendiğinde; yaygın yumuşak exudaları, büyükçe ve yaygın retinal hemorajileri, sağda NVD si ve alt temporal arkuatın hemen dışındaki ince subhyaloid hemorajisi, solda optik sinir başı nazalindeki 2 adet NVE si ile oldukça tipik bir Proliferatif Diyabetik Retinopati (PDR) olduğu anlaşılmaktadır. Belirgin sert exuda görülmemektedir. Nitekim geç dönem FFA görüntüleri de incelendiğinde, sağda NVD nin yanında, renkli fundus fotoğrafında tam görülmeyen üst temporal arkuattaki NVE, geniş maküler iskemi ve yaygın periferik kapiller nonperfüzyon alanları da dikkat çekmektedir. Benzer şekilde sol gözde de nazaldeki 2 adet NVE, geniş maküler iskemi ve yaygın periferik kapiller nonperfüzyon alanları mevcuttur. Her iki gözde de belirgin mikroanevrizmal sızıntı izlenmemektedir. Foveadan geçen OCT kesitinde ise sağ gözde optik sinir başından halen tutunmakta olup maküladan ayrılmış olan kısmi bir arka vitre dekolmanı, kistoid maküla ödemi ve seröz foveal dekolman dikkat çekicidir. Papillomaküler bundle’daki yumuşak exudanın neden olduğu RSLT ödemi de tipik olarak görülmektedir. Foveal çukurun halen kısmen korunmuş olması görme açısından olumlu bir veridir. Ama maküler iskeminin varlığı da görmeyi olumsuz etkilediğinden görme oldukça düşüktür. Sol göz OCT’de de benzer şekilde kısmi bir arka vitre dekolmanı olduğu, foveal çukurun daha iyi korunduğu, ödemin daha az olduğu, foveanın temporal tarafında kistoid değişikliklerin, nazal tarafında ise dış retinal ödemin ağırlıklı olduğu, seröz foveal dekolmanın biraz daha az miktarda olduğu görülmektedir. Sol gözde dış nükleer tabaka ve seröz dekolman alanında görülmekte olan hiperreflektif noktalar (sağ gözde de az miktarda görülen), minik lipid birikimleri olabileceği gibi daha çok enflamatuar hücreleri temsil ettiği düşünülen hiperreflektif noktalanmalar da olabilir.
RC: Böyle bir hasta size başvurunca ilk muayenede hangi tetkikleri yaptırırsınız?
ŞÖ: Muayene sonrası ilk tetkikim OCT olacaktır. Ama bu hastada her ne kadar PDR bulguları NVD ve NVE lerin klinik olarak görülmesiyle anlaşılıyor olmasına rağmen, tüm diyabetik retinopati hastalarında başlangıç kapiller perfüzyon düzeyini belirlemek açısından FFA çekilmesinin uygun olacağını düşünüyorum. Tabii burada kompozit bir FFA görüntüsünü ve sadece geç dönemi görebiliyoruz. Maküla bölgesini daha detaylı görmek hem perfüzyon hem de mikroanevrizmaların daha iyi görülebilmesi açısından daha iyi bilgi sağlayacaktır. Bu hastada 6 ay sonra bir kez daha FFA çekerek NV lerin gerileme durumunu değerlendirmek isterim. Daha sonra sıra dışı bir durum olmadığı sürece FFA nın yılda bir tekrarlanması uygun olur. Bence ilave bir tetkike ihtiyaç yoktur.
RC: Tedavide ilk olarak hangi seçeneği düşünürsünüz? Neden?
ŞÖ: Bu hastada ilk tercihim İntravitreal anti-VEGF enjeksiyonu olurdu. Enjeksiyon sonrası 15 gün sonra ise lazer tedavisine başlardım. Hastanın toleransına göre tek seans veya 2 seansda bitirirdim. 2. Seansına 1. Ay kontrolüne geldiğinde yapardım. Hastamız fakik ve bilinen glokomu olmayan bir hastadır. Steroid enjeksiyonu bir seçenek olabilirdi ve psödofak olduğunda belki biraz daha ön plana çıkabilirdi. Ama NVE lerin gerilemesini de sağlayarak laser tedavisinin etkinliği başlayana kadarki süreçte olası vitreus hemorajilerini engelleyebilmek adına yine de anti-VEGF i ön planda tutardım. Ayrıca anti-VEGFlerin uzun vadede diyabetik retinopatinin seviyesini gerilettiği (ödem ve NV kontrolünün yanında, hemorajilerin yok olduğu, damar tortuositesinin gerilediği) de gösterildiğinden steroidlerden ziyade anti-VEGF tercihim olur. Seröz foveal dekolman olan hastalarda steroidlerin antienflamatuar etkisi nedeniyle ödemin giderilmesinde daha etkin olma ihtimali tartışılmaktadır. Non-PDR psödofakik bir hastada aynı ödem olduğunda dexametazone implantı ön planda tutabilirdim.
RC: Kaç doz enjeksiyon düşünürsünüz, muayeneleri hangi sıklıkla yaparsınız ve hangi tetkikleri kontrollerde istersiniz?
ŞÖ: Böyle bir sayım yok diyebilirim. Ama görme keskinliği ve OCT bulguları benim için önemlidir. Ama diyabette VEGF yükü çok fazla olduğu için ilk dozlarda istenen etki hemen görülmeyebilir. En azından 3 doz denemek isterim. 3 dozda halen hiç değişiklik olmamışsa (OCT ve görme açısından) steroid ilavesi veya tek başına steroide geçişi düşünebilirim. Ama görmede yavaş da olsa artış devam ediyorsa, ödem aynı kalsa dahi veya tam tersi, görme aynı kalsa dahi, OCT de giderek düzelme oluyorsa tedaviye devam ederim. Ancak tedaviye rağmen görme azalıyor ve OCT de ödem giderek artıyorsa 3. Dozu dahi beklemeden steroid tedavisine dönebilirim. Muayenelerimi aylık olarak yaparım. OCT ile takip ederim. Ama mutlaka hastalara enjeksiyon sonrası erken dönem ve sonrasında ne hissettiklerini sorarım. Bazı hastalardan ilk 15-20 gün görmem çok iyiydi ama son 10 gündür görmem tekrar azaldı gibi bilgiler alabiliyorum. O durumda hastayı enjeksiyon sonrası 2 hafta sonra mutlaka bir görüp durum değerlendirmesini yaparım. Ender olarak ilaç etkinliğinin 1 aydan daha kısa sürdüğü vakalar olmaktadır. Onlarda ilaç etki etmiyor değil sadece daha kısa süreli etki ediyor kanaatine varmak lazım. Bu tür hastalarda steroid kombinasyonları etkili olmaktadır. DMÖ de Anti-VEGF ler arasında geçiş yapmanın çok fark yaratacağını düşünmüyorum. Etkinliklerinin benzer olduğunu düşünüyorum.
RC: Bu hastada non-iskemik olsaydı aynı şekilde düşünür müydünüz?
ŞÖ: PDR bulguları olmasaydı yukardaki cevabımda belirttiğim gibi steroid tedavisini daha ön planda düşünebilirdim.
RC: Tecrübelerinize göre bu endikasyonda ortalama kaç doz enjeksiyon gerekmektedir?
ŞÖ: Restore çalışması 3 yıllık takip çalışmaları bize ilk yıl 8-9 enjeksiyon gerektirdiğini, bunun sonraki yıllarda 3-4, 2-3 enjeksiyon gibi daha düşük sayılara indiğini göstermektedir. Benim tecrübemde de ilk yıl uzun süre aylık tedaviler gerektirdiğini görüyorum. Düzenli tedaviler sonrası tedavi gerekliliği giderek azalıyor. DRCR.net’in 5 yıllık sonuçlarında hastaların yarısından fazlasının 4. ve 5. Yıllarda tedaviye ihtiyaç duymadığı belirtilmektedir.
RC: Tedavide lazer düşünür müsünüz? Hangi tür lazeri tercih edersiniz? Ne zaman ve hangi aşamada uygularsınız?
ŞÖ: Lazeri ilk anti-VEGF dozun ardından hemen (2 hafta sonra) başlayacağımı ve en kısa sürede tamamlamak isteyeceğimi ilk sorunun cevabında belirtmiştim. Ben multispot (patern) argon lazer kullanıyorum.
RC: Tedaviyi değiştirmeyi ne zaman düşünürsünüz? Öncelikle Anti-VEGF mi değiştirirsiniz, steroide geçmeyi mi düşünürsünüz? Neden?
ŞÖ: DMÖ de Anti-VEGF ler arasında geçiş yapmanın çok fark yaratacağını düşünmüyorum. Etkinliklerinin benzer olduğunu düşünüyorum. Steroid konusunda detaylı düşüncem önceki soruların cevabında var.
RC: Hastanın fakik ya da psödofak olması tedavi tercihinizi değiştirir mi?
ŞÖ: Bu konudaki detaylı düşüncemi yukarıda belirtmiştim. Steroid enjeksiyonu bir seçenek olabilir ve psödofak olduğunda biraz daha ön plana çıkabilir.
RC: Hastanın kendisinde ve ailesinde glokom öyküsü olması tedavi tercihinizi değiştirir mi?
ŞÖ: Kendisinde olduğunda steroid seçeneğini hiç düşünmüyorum. İlaçla kontrol altında olmasına rağmen steroid tedavisi sonrası kontrol altına alınmayan glokom söz konusu olabilir. Ailesinde glokom hikayesi olup kendisinde olmadığında, steroid enjeksiyonu sonrası GİB artışıyla karşılaşma riskimizin daha fazla olduğunu belirtip onamını alıp, eğer göz içi basıncı artarsa antiglokomatöz tedavi başlayarak kontrol altına alma şansımızın olduğunu belirterek steroid tedavisini gerekirse kullanıyorum.
RC: Hastanın kendisinde ve ailesinde koroner arter hastalığı veya serebrovasküler olay öyküsü olması tedavi tercihinizi değiştirir mi?
ŞÖ: Bu parametreleri çok dikkate almıyorum. Ancak çok yeni (son 1-2 ay içinde) geçirmişse belki biraz daha anti-VEGF dışı tedavileri tercih edebiliyorum.
RC: Takip aralıklarınız ve tedaviyi sonlandırma kriterleriniz nedir?
ŞÖ: Ödemi kontrol altına alana kadar aylık kontrol yapıyorum. Sonrasında hasta ile olası tedavi rejimi seçeneklerini paylaşıyorum. Çoğunlukla şehir dışından gelen ve sık gelmek istemeyen hastalarda “tedavi et uzat”, diğerlerinde PRN tedaviyi tercih ediyorum. DMÖ de takibi hiç bir zaman sonlandıramazsınız. Ancak takipler sırasında hastayı iyi gördükçe takip sıklığınızı azaltabilirsiniz. Diyabette YBMD gibi 3 aydan daha fazla arayı açmamak gibi bir derdim yok. Durumu iyi ve takip aralığını açmakla sorun olmadıkça 6 aya kadar takip aralığı çıkabilirim.
RC: Başka eklemek istediğiniz mesajınız var mıdır?
ŞÖ: Her şeyi fazlasıyla sormuşsunuz zaten. Teşekkürler.
RC: Değerli cevaplarınız için teşekkür ederiz
ŞÖ: Rica ederim.
KAYNAKLAR
[1- Diabetic Retinopathy Clinical Research Network. Panretinal Photocoagulation vs Intravitreous Ranibizumab for Proliferative Diabetic Retinopathy. A Randomized Trial. JAMA. 2015; 314(20):2137-2146. 2- Ursula Schmidt-Erfurth et al. Three-Year Outcomes of Individualized Ranibizumab Treatment in Patients with Diabetic Macular Edema. The RESTORE Extension Study. Ophthalmology 2014. 3- Elman MJ, Ayala A, Bressler NM, Browning D, Flaxel CJ, Glassman AR, Jampol LM, Stone TW; Diabetic Retinopathy Clinical Research Network. Intravitreal Ranibizumab for diabetic macular edema with prompt versus deferred laser treatment: 5-year randomized trial results. Ophthalmology. 2015; 122(2): 375-81.]
Not: Katkılarından dolayı Dr. Şengül Özdek ve Dr. Mehmet Çıtırık’a teşekkür ederiz.
Web sitemizdeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Özdek Ş, Çıtırık M, Teke MY. Proliferatif Diyabetik Retinopati ve Diyabetik Maküla Ödemi tanısında hastaya yaklaşım; Prof. Dr. Şengül Özdek’in Uzman Görüşü. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/09/2016).
Önemli hatırlatma: Hastalara yaklaşımda tüm meslektaşlarımız için çok faydalı olacağını düşündüğümüz ‘Uzman Görüşü’ başlıklı bilgilere önümüzdeki aylarda da devam edilecektir. Farklı tanılarda değerli hocalarımızın görüşlerini buradan takip edebilirsiniz.